CÁC BIỆN PHÁP DỰ PHÒNG TIÊN PHÁT BỆNH TIM MẠCH
Tài liệu chuyên môn " Dự phòng tái phát bênh tim mạch" Ban hành kèm theo Quyết định số 5333/QĐ-BYT ngày 23 tháng 12 năm 2020
CÁC BIỆN PHÁP DỰ PHÒNG TIÊN PHÁT BỆNH TIM MẠCH
Trong phần này, chúng tôi sẽ đề cập các biện pháp thực hiện trong dự phòng tiên phát BTM. Các biện pháp này nhằm mục đích thúc đẩy mọi người thực hiện lối sống khỏe, kiểm soát các yếu tố nguy cơ chính nhằm giảm nguy cơ tim mạch cho mỗi cá nhân cũng như cho cộng đồng. Các biện pháp này được thực hiện ở cả cấp độ mỗi cá nhân cũng như cấp độ cộng đồng.
Thông điệp chính: Tư vấn thay đổi hành vi là một phương pháp hiệu quả, hỗ trợ các cá nhân trong thực hiện lối sống lành mạnh. |
Bảng 6.1. Hướng dẫn về tư vấn thay đổi hành vi
(Theo Khuyến cáo của Hội Tim mạch Châu Âu 2016)22
Khuyến cáo | MĐK C | MĐC C |
Khuyến cáo thực hiện các chiến lược “nhận thức thay đổi hành vi” (ví dụ: Tư vấn tạo động lực) để tạo động lực thay đổi lối sống. | I | A |
Khuyến cáo là cần có sự tham gia và phối hợp của nhiều chuyên viên chăm sóc y tế (như điều dưỡng, chuyên gia dinh dưỡng, bác sĩ tâm lý) | I | A |
Ở những người có nguy cơ tim mạch rất cao, khuyến cáo ưu tiên áp dụng can thiệp đa phương thức, tích hợp các nguồn lực y tế với việc giáo dục về lối sống khỏe mạnh, hoạt động thể chất, kiểm soát căng thẳng và tư vấn về các yếu tố nguy cơ tâm lý xã hội. | I | A |
6.1.1. Phương pháp “Nhận thức thay đổi hành vi”:
Phương pháp “Nhận thức thay đổi hành vi”là phương pháp can thiệp nhằm thay đổi nhận thức cho mỗi người, nâng cao hiểu biết, tạo động lực và hỗ trợ để người đó thay đổi hành vi, thực hiện lối sống khỏe mạnh.
Lối sống của mỗi người thường dựa trên những khuôn mẫu hành vi đã có từ trước. Các khuôn mẫu hành vi này bị chi phối rất nhiều bởi các yếu tố môi trường và xã hội. Do vậy, các yếu tố về cá nhân và môi trường là một trong những rào cản quan trọng đối với việc thực hiện lối sống khỏe mạnh của mỗi người. Bên cạnh đó, những lời khuyên phức tạp, khó hiểu của người thân hoặc nhân viên y tế cũng gây khó khăn cho việc thực hành áp dụng lối sống khỏe mạnh. Ngược lại, sự tương tác thân thiện, tích cực sẽ giúp mỗi cá nhân nâng cao khả năng đối mặt với bệnh tật và tuân thủ các biện pháp thay đổi lối sống.
Một khâu quan trọng để giúp một người thay đổi hành vi là phải nắm được những suy nghĩ, lo lắng,kiến thức, kinh nghiệm và hoàn cảnh trước đây của người đó.
Thực hiện tư vấn cho từng cá nhân là nền tảng để tạo động lực thúc đẩy thay đổi hành vi.Việc đưa ra quyết định can thiệp thay đổi hành vi nên được thảo luận giữa nhân viên y tế với bệnh nhân (bao gồm cả vợ hoặc chồng và gia đình của bệnh nhân).
Khi thực hiện tư vấn nên áp dụng 8 nguyên tắc giao tiếp hiệu quả (bảng 6.2), điều này sẽ hỗ trợ cho việc thay đổi hành vi đạt hiệu quả cao.
Bảng 6.2. Nguyên tắc giao tiếp hiệu quả trong tư vấn thay đổi hành vi
(Theo khuyến cáo của ESC 2016 về dự phòng bệnh tim mạch)22
1. Dành đủ thời gian với từng cá nhân để tạo mối quan hệ thân thiện (chỉ thêm vài phút cũng có thể tạo ra sự khác biệt). |
2. Cần quan tâm đến nhận thức của mỗi cá nhân về bệnh và những yếu tố nguy cơ gây bệnh của bản thân họ. |
3. Khuyến khích mỗi cá nhân thể hiện mối quan tâm, sự lo lắng của họ, đánh giá khả năng tự tạo động lực để thay đổi hành vi cũng như khả năng thành công của việc thay đổi hành vị. |
4. Trao đổi riêng với từng cá nhân để họ tự bày tỏ vấn đề của mình và ủng hộ mọi cải thiện trong lối sống của họ. |
5. Đặt câu hỏi cho mỗi cá nhân để kiểm tra xem họ hiểu được lời khuyên hay chưa và có cần sự hỗ trợ thêm không để giúp họ tuân thủ. |
6. Mọi người cần hiểu rằng việc thay đổi thói quen là suốt đời,thay đổi dần dần từng bước một thì sẽ bền vững hơn những thay đổi nhanh chóng. |
7. Có thể có nhiều người cần được hỗ trợ trong một thời gian dài và do vậy việc tư vấn, hỗ trợ cần được lặp đi lặp lại để khuyến khích và duy trì thay đổi lối sống. |
8. Cần đảm bảo chắc chắn rằng tất cả các cán bộ y tế đều cung cấp các thông tin chính xác, phù hợp. |
Cần xây dựng các chiến lược “Nhận thức thay đổi hành vi”, bao gồm các bước: Đánh giá kiến thức của mỗi cá nhân về việc thay đổi hành vi (suy nghĩ, thái độ và niềm tin), đánh giá điều kiện môi trường (các yếu tố liên quan đến thay đổi hành vi), từ đó xây dựng chiến lược thay đổi hành vi cho mỗi cá nhân.
Các biện pháp can thiệp thay đổi hành vi như“Phỏng vấn tạo động lực” sẽ giúp làm tăng động lực và sự tự chủ của mỗi cá nhân trong thay đổi hành vi. Thất bại trong những cố gắng thay đổi hành vi trước đây cũng là yếu tố có ảnh hưởng đến khả năng tự thay đổi của mỗi cá nhân.
Một khâu quan trọng nữa là cần giúp mỗi cá nhân thiết lập các mục tiêu cụ thể, thiết thực, giúp họ tự theo dõi sự thay đổi các hành vi mà họ đã lựa chọn. Thay đổi dần từng bước nhỏ, liên tục là chìa khóa để đạt được thay đổi hành vi dài hạn.
Việc đào tạo về cách thức tư vấn cho các nhân viên y tế là rất quan trọng. “Mười bước chiến lược hỗ trợ thay đổi hành vi” (Bảng 6.3) có thể giúp các nhân viên y tế nâng cao chất lượng tư vấn thay đổi hành vi.
Bảng 6.3. Mười bước chiến lược hỗ trợ thay đổi hành vi
(Theo khuyến cáo của ESC 2016 về dự phòng bệnh tim mạch)22
Mười bước chiến lược để hỗ trợ thay đổi hành vi |
1. Tạo mối quan hệ thân thiện trong quá trình tư vấn. |
2. Tư vấn cho tất cả các cá nhân có nguy cơ hoặc đã có biểu hiện bệnh. |
3. Hỗ trợ để mỗi cá nhân hiểu được mối liên quan giữa hành vi với sức khỏe của họ. |
4. Giúp các cá nhân đánh giá các rào cản đối với sự thay đổi hành vi. |
5. Có được các cam kết từ các cá nhân về việc thay đổi hành vi của họ. |
6. Các cá nhân cần tham gia trong việc xác định các YTNC của họ và lựa chọn các YTNC nào cần được thay đổi. |
7. Kết hợp nhiều chiến lược, bao gồm cả việc củng cố năng lực của từng cá nhân trong việc thay đổi hành vi. |
8. Lên kế hoạch thay đổi hành vi. |
9. Phối hợp thêm sự hỗ trợ của nhân viên y tế thuộc lĩnh vực khác bất cứ khi nào có thể. |
10. Theo dõi tiến trình thay đổi hành vị của mỗi cá nhân thông qua các phương tiện liên lạc (như điện thoại, thư điện tử...). |
6.1.2. Can thiệp thay đổi hành vi đa phương thức:
Can thiệp thay đổi hành vi đa phương thức là sự kết hợp kiến thức và kỹ năng của các cán bộ Y tế thuộc nhiều lĩnh vực (như bác sĩ, y tá, nhà tâm lý học, chuyên gia về dinh dưỡng, phục hồi chức năng tim mạch và y học thể thao...) để cùng hỗ trợ người bệnh. Can thiệp đa phương thức sẽ giúp tối ưu hóa các nỗ lực phòng ngừa.
Can thiệp đa phương thức được đặc biệt khuyến cáo cho những người có nguy cơ rất cao.Những can thiệp này bao gồm thúc đẩy một lối sống khỏe mạnh thông qua thay đổi hành vi (bao gồm chế độ dinh dưỡng, tăng cường hoạt động thể lực, tập thư giãn, kiểm soát cân nặng và một chương trình cai thuốc lá cho người hút thuốc), kèm theo đó là tăng cường điều trị bệnh và cải thiện mức độ tuân thủ điều trị.
Các yếu tố nguy cơ về tâm lý xã hội (căng thẳng, cô lập xã hội và các cảm xúc tiêu cực), một trong các rào cản đối với sự thay đổi hành vi, cũng cần được xem xét giải quyết khi thực hiện tư vấn cá nhân hoặc tư vấn nhóm.
Bằng chứng cho thấy các can thiệp sâu và lâu dài sẽ giúp duy trì lâu dài việc thay đổi hành vi cũng như cải thiện tiên lượng. Những người có tình trạng kinh tế xã hội thấp, người già, nữ giới có thể cần các chương trình riêng, phù hợp để đáp ứng nhu cầu riêng của họ về thông tin và cảm xúc.
6.2. Kiểm soát các yếu tố nguy cơ về tâm lý xã hội
Thông điệp chính: - Kiểm soát các yếu tố nguy cơ về tâm lý xã hội có thể giúp giảm stress, trầm cảm, lo âu, giúp thúc đẩy thay đổi hành vi và cải thiện chất lượng cuộc sống cũng như tiên lượng. - Sự tương tác giữa nhân viên y tế (người tư vấn) và bệnh nhân nên tuân theo các nguyên tắc của giao tiếp đó là lấy người bệnh làm trung tâm. Bên cạnh đó cần quan tâm đến các vấn đề tâm lý xã hội riêng theo tuổi và giới. |
Bảng 6.4. Khuyến cáo về kiểm soát các yếu tố nguy cơ về tâm lý xã hội
(Theo khuyến cáo của ESC 2016 về dự phòng bệnh tim mạch)22
Khuyến cáo | MĐK C | MĐC C |
Can thiệp hành vi đa phương thức, tích hợp giáo dục sức khỏe, tập thể dục và trị liệu tâm lý, để quản lý các yếu tố nguy cơ/hoặc các bệnh về tâm lý xã hội được khuyến nghị ở những bệnh nhân BTM và có các triệu chứng bệnh lý về tâm lý xã hội | I | A |
Nên xem xét chỉ định điều trị tâm lý trị liệu hoặc trị liệu thuốc hoặc phối hợp cả 2 liệu pháp trong trường hợp bệnh nhân có triệu chứng lâm sàng của trầm cảm, lo âu hoặc kích động. | IIa | A |
Nên xem xét chỉ định điều trị các yếu tố nguy cơ tâm lý xã hội với mục đích dự phòng BTM khi bản thân yếu tố nguy cơ này là một rối loạn có thể chẩn đoán (ví dụ trầm cảm) hoặc khi yếu tố này làm xấu đi các yếu tố nguy cơ truyền thống | IIa | B |
Trong thực hành lâm sàng, những người trong gia đình hoặc người bảo hộ là người duy nhất có thể hỗ trợ trực tiếp bệnh nhân để kiểm soát các yếu tố nguy cơ tâm lý xã hội cho những người có nguy cơ cao hoặc đã có bệnh tim mạch.
Giao tiếp với thái độ thông cảm, kiên nhẫn giúp thiết lập và duy trì mối quan hệ đáng tin cậy là nguồn hỗ trợ mạnh mẽ và chuyên nghiệp giúp bệnh nhân đối phó với các yếu tố gây căng thẳng tâm lý xã hội, trầm cảm, lo âu, các yếu tố nguy cơ tim mạch và bệnh tim mạch.
6.3. Tăng cường hoạt động thể lực
Thông điệp chính: ● Hoạt động thể lực là nền tảng của dự phòng bệnh tim mạch. ● Hoạt động thể lực làm giảm tử vong do mọi nguyên nhân và tử vong do BTM, làm tăng sức khỏe thể chất và cải thiện sức khỏe tâm thần. ● Những người ít hoạt động thể lực, nên khuyến khích khởi đầu bằng hoạt động thể lực mức độ nhẹ. |
Bảng 6.5: Khuyến cáo về hoạt động thể lực trong dự phòng bệnh tim mạch
(Theo khuyến cáo của ESC 2016 về dự phòng bệnh tim mạch)22
Khuyến cáo | M ĐKC | M ĐCC |
Người trưởng thành khỏe mạnh ở mọi lứa tuổi, khuyến nghị tập luyện các hoạt động thể lực nhịp điệu ít nhất 150 phút mỗi tuần với cường độ trung bình hoặc 75 phút mỗi tuần với cường độ nặng hoặc tập phối hợp các loại với thời gian tương đương. | I | A |
Để tăng thêm lợi ích, ở người trưởng thành khỏe mạnh, khuyến nghị là có thể tăng dần hoạt động thể lực đến 300 phút mỗi tuần với cường độ trung bình, hoặc 150 phút mỗi tuần với cường độ nặng hoặc phối hợp các loại mức độ với thời gian tương đương. | I | A |
Khuyến nghị thường xuyên đánh giá và tư vấn về hoạt động thể lực để thúc đẩy mọi người tăng cường hoạt động thể lực và nếu cần thì hỗ trợ để các cá nhân gia tăng thời lượng hoạt động thể lực. | I | B |
Khuyến cáo thực hành hoạt động thể lực cho mọi người có nguy cơ thấp mà không cần đánh giá thêm. | I | C |
Hoạt động thể lực có thể được chia thành nhiều đợt, mỗi đợt kéo dài khoảng 10 phút, và cứ như vậy kéo dài cả tuần, có thể 4-5 ngày mỗi tuần hoặc tốt nhất là tất cả các ngày trong tuần. | IIa | B |
Nên xem xét chỉ định khám lâm sàng và nghiệm pháp gắng sức đối với những người ít vận động mà có các yếu tố nguy cơ tim mạch và có dự định tham gia tập luyện thể dục hoặc tập thể thao cường độ nặng. | IIa | C |
6.3.1. Khuyến cáo về hoạt động thể lực
Hội Tim mạch châu Âu khuyến cáo những người khỏe mạnh ở mọi lứa tuổi nên chọn các hoạt động thể lực phù hợp với thói quen hàng ngày. Các hoạt động với cường độ vừa như đi bộ và đạp xe tốt cho sức khỏe tim mạch. Tất cả người lớn được khuyến khích tập luyện vài giờ mỗi tuần.
Tập thể dục ngay ở cường độ thấp hoặc trung bình đã có hiệu quả giảm nguy cơ tim mạch. Tập luyện thể dục cường độ vừa phải hoặc tập thể dục nhịp điệu khoảng 2,5 đến 5 giờ mỗi tuần giúp giảm tỷ lệ tử vong do mọi nguyên nhân và do nguyên nhân tim mạch. Kết quả cũng tương tự ở những người tập luyện với bài tập thể dục cường độ mạnh từ 1 giờ đến 1,5 giờ mỗi tuần. Tổng thời lượng hoạt động/luyện tập thể dục nhịp điệu hàng tuần có thể tích lũy bằng cách tập hàng ngày, mỗi lần kéo dài trong 10 phút hoặc lâu hơn và phân phối đều các ngày trong tuần.
Các hoạt động phù hợp sức khoẻ không chỉ là các hoạt động liên quan đến thể thao như đi bộ, chạy bộ, đạp xe, chèo thuyền, bơi lội và tập luyện theo các lớp thể dục aerobic, mà còn bao gồm cả các hoạt động thông thường hàng ngày như leo cầu thang với tốc độ 20 bước trong 20 giây, đi bộ nhanh, làm việc nhà và làm vườn.
Các khuyến cáo về hoạt động thể lực để dự phòng bệnh tim mạch của Hội Tim mạch châu Âu được trình bày ở bảng 6.5.
Tần suất HĐTL ít nhất 3 – 5 lần mỗi tuần, tốt nhất là hàng ngày. Mỗi cá nhân nên tích lũy ít nhất 30 phút/ngày,5 ngày/tuần với cường độ vừa phải (tức là 150 phút/tuần) hoặc 15 phút/ngày, 5 ngày/tuần cường độ mạnh (tương ứng 75 phút/tuần) hoặc kết hợp cả hai mức độ với thời gian tương đương. Các hoạt động này có thể chia thành các phiên có thời lượng ít nhất là 10 phút.
Để kiểm soát lipit hoặc giảm cân, thời gian tập luyện cần dài hơn, 60 phút - 90 phút/ngày.
6.3.2. Kê đơn chỉ định về hoạt động thể lực (HĐTL).
Tất cả các đối tượng đều cần được đánh giá và xác định mức độ HĐTL(bao nhiêu ngày một tuần, bao nhiêu phút mỗi ngày, cường độ hoạt động trung bình hay nặng).
Tất cả các đối tượng cũng cần được cảnh báo về hậu quả của việc ít hoạt động thể lực, sự cần thiết phải chống lại tình trạng lười hoạt động,cũng như được hỗ trợ để tăng cường thêm các hoạt động thể lực vào trong cuộc sống hàng ngày.
Các đối tượng cũng cần được tư vấn về các loại hình hoạt động thích hợp và cách thức để tăng dần mức hoạt động. Mọi người cần được giúp đỡ để thiết lập các mục tiêu cá nhân nhằm đạt và duy trì được lợi ích. Các cá nhân nên được khuyến khích tự tìm ra một số hoạt động mà họ thích và/hoặc họ có thể đưa vào thói quen hàng ngày của mình, vì như vậy các hoạt động này sẽ dễ dàng duy trì bền vững hơn.
Để thay đổi hành vi hiệu quả hơn, các bác sĩ lâm sàng nên khám phá những cách thiết thực để bệnh nhân vượt qua các rào cản. Nhằm đạt được điều này thì yếu tố quan trọng là các cơ sở y tế phải thiết lập mối liên kết với các ban ngành tại địa phương, để tạo ra những điều kiện thuận lợi cho các hoạt động giải trí và thể thao.
Khuyến khích mọi người giảm bớt khoảng thời gian ít vận động bằng cách tăng cường các hoạt động như đi xe đạp hoặc đi bộ, rút ngắn thời gian ngồi một chỗ và ngồi trước màn hình. Các bài tập ngắn có chi phí hiệu quả hơn so với việc đến các phòng tập Gym hoặc các chương trình tập luyện cần hướng dẫn viên.
6.3.3. Hoạt động thể lực nhịp điệu
Hoạt động thể lực nhịp điệu là loại hình hoạt động mà ở đó có sự chuyển động của các khối cơ lớn một cách nhịp nhàng và duy trì trong một thời gian. Nó bao gồm các hoạt động hàng ngày như hoạt động đi lại (đi xe đạp hoặc đi bộ), làm công việc nặng trong gia đình, làm vườn, hoạt động nghề nghiệp và hoạt động trong giờ nghỉ hoặc tập luyện thể dục như đi bộ nhanh, đi bộ đường dài hoặc chạy bộ, đi xe đạp, nhảy múa nhịp điệu, chèo thuyền hoặc bơi lội. Đây là phương thức hoạt động thể lực đã được nghiên cứu rộng rãi và được khuyên dùng nhiều nhất. Là phương thức có hiệu quả cải thiện tiên lương theo kiểu đáp ứng liều
Tương tự như tất cả các can thiệp khác, HĐTL cũng luôn cần được xem xét điều chỉnh về tần suất, thời lượng và cường độ. Tuy nhiên, với những người ít vận động thể lực hoặc người không đạt mức hoạt động tối thiểu, nên khởi đầu luyện tập ở mức thấp (dưới mức thấp nhất của khuyến nghị) rồi sau đó tăng dần cường độ hoạt động.
Khuyến cáo mọi người khỏe mạnh cần hoạt động thể lực loại nhịp điệu ở mức độ vừa hoặc mạnh. Cường độ này có thể được thể hiện bằng các thuật ngữ cường độ tuyệt đối hoặc cường độ tương đối.
Cường độ tuyệt đối là lượng năng lượng tiêu hao trong một phút khi thực hiện hoạt động, được đánh giá thông qua mức tiêu thụ oxy trong một phút (mL/phút hoặc L/ phút) hoặc đơn vị chuyển hóa tương đương (MET). MET thể hiện năng lượng tiêu hao trong khi ngồi nghỉ ngơi (mức chuyển hóa cơ bản), 1MET tương ứng với 3,5 ml O2/kg/phút). Cường độ hoạt động tuyệt đối không cho thấy các yếu tố cá nhân có liên quan như trọng lượng cơ thể, giới tính và mức độ hoạt động. Cụ thể là với một người già tập thể dục ở cường độ mạnh 6MET đây có thể là là cường độ tối đa của họ, nhưng với một người trẻ tuổi tập luyện với cùng cường độ tuyệt đối này thì có thể với họ cường độ hoạt động chỉ là mức độ vừa.
Cường độ tương đối là mức gắng sức cần thiết để thực hiện một hoạt động.Để thực hiện cùng một hoạt động, người ít hoạt động thường yêu cầu mức gắng sức cao hơn người thường xuyên hoạt động thể lực. Cường độ hoạt động tương đối được xác định theo mức gắng sức tim phổi của mỗi cá nhân (VO2 Max) hoặc tính theo tỷ lệ % tần số tim đạt được/tần số tim tối đa (% HRmax), với HRmax = 220 - Tuổi. Cường độ hoạt động tương đối cũng có thể được biểu thị bằng một chỉ số về tỷ lệ nỗ lực cá nhân (người đó cảm thấy khó khăn như thế nào khi tập luyện),hoặc theo tần số của nhịp thở (được gọi là Test nói chuyện).
Phân biệt giữa cường tuyệt đối và cường độ tương đối và các ví dụ được trình bày trong Bảng 6.6.
Bảng 6.6: Cường độ hoạt động thể lực theo đánh giá tương đối và tuyệt đối
(Theo khuyến cáo của ESC 2016 về dự phòng bệnh tim mạch)22
Cường độ tuyệt đối | Cường độ tương đối | ||||
Cường độ | TME | Ví dụ về các hoạt động tương đương | % HR max | RPE (Borg scale score) | Test nói chuyện |
Nhẹ | 1.1– 2.9 | Đi bộ < 4.7 km/giờ, làm những công việc nhà nhẹ. | 50 –63 | 10–11 |
|
Vừa | 3–5.9 | Đi bộ nhanh (4,8 - 6,5 km/giờ), đạp xe chậm (15 km/giờ), hút bụi, làm vườn (cắt cỏ), chơi gôn, chơi tennis (đánh đôi), khiêu vũ, thể dục nhịp điệu dưới nước. | 64 –76 | 12–13 | Hơi thở nhanh hơn nhưng vẫn nói được những câu đầy đủ. |
Nặng | ≥6 | Đi bộ đường dài, chạy bộ hoặc chạy, đạp xe > 15km/giờ, làm vườn (đào hoặc cuốc liên tục), bơi lội, tennis (đánh đơn). | 77 –93 | 14–16 | Thở khó khăn, không thể tiếp tục trò chuyện một cách thoải mái. |
6.3.4. Hoạt động thể lực tĩnh (Hoạt động cơ tĩnh- Isotonic physical activity)
Loại hình hoạt động thể lực tĩnh (chủ yếu làm co và giãn các khối cơ), có tác dụng kích thích sự hình thành xương và giảm mất xương; giúp bảo tồn và tăng cường khối lượng cơ bắp, tăng sức căng, sức mạnh và chức năng hoạt động của các cơ. Các hoạt động này có các bằng chứng về lợi ích trong việc kiểm soát lipit và kiểm soát HA, giảm đề kháng Insulin, đặc biệt là khi kết hợp các hoạt động thể lực cơ tĩnh với các hoạt động thể lực nhịp điệu.
Các bài tập cơ tĩnh nên nhắm mục tiêu vào các nhóm cơ chính và bao gồm được chuyển động của nhiều khớp hoặc các bài tập phối hợp với chuyển động của đầy đủ các khớp (chẳng hạn như tập với các băng đối kháng, mang vác nặng và làm vườn nặng). Đối với mỗi buổi tập,mỗi động tác nên được lặp lại từ 2-3 séc, mỗi séc tập 8-12 lần với cường độ bằng 60-80% khả năng tối đa (khả năng tối đa là cường độ tối đa mà một người có thể nâng lên một lần). Tần suất tập ít nhất 2 ngày một tuần. Đối với người lớn tuổi hoặc người không có khả năng gắng sức thì chỉ nên bắt đầu với 1 séc tập khoảng 10-15 lần với cường độ là 60 -70% của mức tối đa.
6.3.5. Hoạt động thể lực điều hòa thần kinh
Với người lớn tuổi có nguy cơ bị té ngã, tập các loại hình thể dục điều hòa thần kinh giúp duy trì và cải thiện sự thăng bằng và kỹ năng vận động (bao gồm sự thăng bằng, sự nhanh nhẹn, sự phối hợp các động tác và dáng đi).
Loại hình này bao gồm các bài tập thái cực quyền, Yoga và các hoạt động như chèo thuyền hoặc chơi bóng chuyền, bóng bàn … (các loại hình thử thách sự phối hợp mắt- tay).
Thời lượng tối ưu cho các loại hoạt động này chưa được xác định.
6.3.6. Tiến trình của một buổi tập:
Tiến trình một buổi tập nên bao gồm các giai đoạn: khởi động làm ấm cơ thể, tập luyện(bài tập nhịp điệu, bài tập tăng sức mạnh cơ bắp/bài tập điều hòa thần kinh), giai đoạn giảm cường độ, giảm thân nhiệt và giai đoạn giãn cơ. Khởi động làm ấm cơ thể trước tập và giảm cường độ từ từ, hạ thân nhiệt sau tập là rất quan trọng, giúp ngăn ngừa thương tích và biến cố tim mạch.
Người ít hoạt động thể lực, nên bắt đầu dần dần, từ mức nhẹ rồi tăng dần lên mức vừa và nên tập trong khoảng thời gian ngắn (chỉ cần 10 phút), với các phiên tập trải đều trong tuần.
Để tăng dần khả năng dung nạp với gắng sức, các cá nhân cần tăng dần mức gắng sức, tuy nhiên khi tăng bất kỳ thành phần nào (tần suất, thời lượng và cường độ) đều nên tăng dần dần để giảm thiểu rủi ro đau nhức cơ bắp, chấn thương, mệt mỏi và nguy cơ tập luyện quá sức về lâu dài.
Sau khi thực hiện bất kỳ điều chỉnh nào, các cá nhân nên kiểm tra các dấu hiệu bất thường (ví dụ như khó thở quá mức) và nếu có bất thường, nên điều chỉnh giảm mức tập luyện.
6.3.7. Đánh giá nguy cơ trước tập luyện.
Nguy cơ có phản ứng tim mạch bất lợi trong quá trình tập luyện là rất thấp ở người lớn khỏe mạnh (có 5 -17 đột tử /triệu dân/ năm). Lợi ích của tập luyện cao hơn nhiều so với nguy cơ. Khi tập ở cường độ nhẹ hoặc vừa thì nguy cơ thấp hơn nhiều so với hoạt động với cường độ cao. Do đó, những người khỏe mạnh muốn thực hiện một chương trình tập luyện mức độ vừa (ví dụ một chương trình đi bộ), thì không cần khám sức khỏe trước tập. Tuy nhiên nên đánh giá nguy cơ trước khi bắt đầu các bài luyện tập ở mức độ mạnh hơn (ví dụ các hoạt động có tính thi đấu cạnh tranh, thể thao nghiệp dư, tập fitness...). Việc đánh giá nguy cơ nên theo đặc điểm lâm sàng (ví dụ đặc điểm về chuyển hóa, về tình trạng cơ xương khớp ...), nguy cơ tim mạch, mức hoạt động thể lực hiện tại và mức độ hoạt động thể lực dự định thực hiện của từng người.
Những người chỉ thỉnh thoảng tập thể dục dường như có nguy cơ cao bị biến cố mạch vành cấp tính và đột tử do tim trong hoặc sau khi tập thể dục. Những người ít vận động và những người có các YTNC nên bắt đầu tập luyện loại hình hoạt động nhịp điệu ở cường độ thấp rồi tăng dần dần. Khám lâm sàng, bao gồm cả nghiệm pháp gắng sức có thể xem xét chỉ định cho những người ít vận động mà có các yếu tố NCTM và có ý định tham gia các hoạt động nhịp điệu mức độ cao hoặc tập luyện thể thao. Kết quả của các nghiệm pháp gắng sức này sẽ hữu ích cho việc thiết lập một bài tập an toàn và hiệu quả.
Thông điệp chính ● Cai thuốc lá là biện pháp có chi phí hiệu quả nhất trong phòng ngừa bệnh tim mạch. ● Cần ngừng thuốc ngay. ● Tất cả các loại thuốc trị liệu gồm Nicotine thay thế (NRT), Bupropion, Varenicline đều có hiệu quả và hiệu quả cao hơn khi phối hợp, ngoại trừ phối hợp NRT với varenicline. ● Hiệu quả nhất là can thiệp tư vấn tạo động lực kết hợp với hỗ trợ ngừng hút thuốc lá bằng các thuốc thay thế và theo dõi hỗ trợ. ● Thuốc lá điện tử có thể giúp cai thuốc lá nhưng nên được hạn chế tiếp thị tương tự như thuốc lá (truyền thống). ● Hút Thuốc thụ động cũng có nguy cơ cao tương tự hút thuốc chủ động, do vậy rất cần bảo vệ những người không hút thuốc |
Bảng 6.7: Khuyến cáo cho các chiến lược can thiệp hút thuốc lá
(Theo khuyến cáo của ESC 2016 về dự phòng bệnh tim mạch)22
Khuyến cáo | MĐ KC | MĐC C |
Cần xác định những người đang hút thuốc và thường xuyên đưa ra lời khuyên về việc bỏ hút thuốc lá bằng cách hỗ trợ, theo dõi hoặc sử dụng thuốc thay thế nicotine, varenicline và bupropion riêng lẻ hoặc kết hợp. | I | A |
Cần ngừng hoàn toàn hút thuốc lá cũng như các loại thuốc khác (thuốc lào...) vì đây là nguyên nhân độc lập và tác động mạnh gây ra bệnh lý tim mạch. | I | B |
Cần tránh hút thuốc lá thụ động. | I | B |
6.4.1. Tư vấn cai thuốc lá
Phần lớn những người hút thuốc nói rằng họ muốn bỏ thuốc, nhưng hầu hết không có kế hoạch nghiêm túc nào để bỏ thuốc trong vòng 6 tháng tới. Tuy nhiên, có nhiều bằng chứng cho thấy những người không sẵn sàng bỏ thuốc có thể thay đổi suy nghĩ của họ rất nhanh và chấp nhận bỏ thuốc khi được hỗ trợ. Các nghiên cứu cũng cho thấy, các nỗ lực bỏ thuốc nhanh chóng vẫn có thể thành công tương tự như các nỗ lực bỏ thuốc đã được lập kế hoạch cho một thời gian dài. Điều này có nghĩa là tất cả mọi người hút thuốc, cả những người không có ý định bỏ thuốc cũng luôn cần nhận được lời đề nghị hỗ trợ bỏ thuốc lá.
Người hút thuốc lá bị lệ thuộc vào thuốc lá và hút thuốc lá là một thói quen khó bỏ.Vì vậy tư vấn cai thuốc lá cần kiên trì và lặp lại nhiều lần để tạo sự chuyển biến. Một lựa chọn khác là khuyến khích người hút thuốc giảm hút thuốc lá và sử dụng liệu pháp Nicotin Thay thế.
Đánh giá sự phụ thuộc nicotine (mức độ nghiện nicotine) của mỗi người cũng rất cần thiết. Điều này giúp lựa chọn liệu pháp cai thuốc, liều lượng thuốc thay thế nicotine phù hợp.Bộ câu hỏi FTND (Fagerstrom Test for Nicotine Dependence), gồm 2 câu hỏi, là một công cụ đơn giản giúp đánh giá mức độ phụ thuộc nicotine (Bảng 6.8). Tổng điểm của hai câu hỏi giúp lượng giá mức độ phụ thuộc nicotine: 0 – 1 điểm: Ít phụ thuộc, 2 – 3 điểm: Phụ thuộc mức độ vừa, ≥4 điểm: Phụ thuộc mức độ nặng.
Bảng 6.8. Bộ câu hỏi FTND
(Fagerstrom Test for Nicotine Dependence)
Câu hỏi | Điểm |
Ông/bà hút trung bình khoảng bao nhiêu điếu thuốc lá một ngày? | 1-10 điếu (0 điểm) 11-20 điếu (1 điểm) 21-30 điếu (2 điểm) Trên 31 điếu (3 điểm) |
Bao lâu sau khi ngủ dậy ông/bà hút điếu thuốc lá đầu tiên trong ngày? | Trong vòng 5 phút (3 điểm) 6-30 phút (2 điểm) 31-60 phút (1 điểm) Trên 61 phút (0 điểm) |
Tư vấn tạo động lực cai thuốc là việc sử dụng phương pháp tư vấn để giải quyết các mâu thuẫn khi bỏ thuốc lá và khuyến khích người hút thuốc lá lựa chọn giải pháp phù hợp với mục tiêu dài hạn của họ.
Một phân tích tổng hợp cho thấy tư vấn tạo động lực đã tăng tỷ lệ cai thuốc trong vòng 6 tháng lên khoảng 30%. Để giúp bệnh nhân tìm hiểu và giải quyết các vấn đề xung quanh việc cai thuốc, bác sĩ có thể yêu cầu người hút thuốc đánh giá động lực của họ khi cai thuốc lá theo thang điểm từ 1 đến 10. Người tư vấn đưa ra những gợi ý về cách vượt qua các rào cản. Ví dụ, nếu bệnh nhân nói: “Tôi không muốn bỏ thuốc vì lần trước khi bỏ thuốc tôi rất khó chịu”, bác sĩ có thể trả lời: “'Tôi hiểu rằng việc bỏ thuốc có thể làm bạn khó chịu, nhưng những triệu chứng này thường chỉ kéo dài khoảng hai tuần. Bạn có thể tìm một việc gì đó trong hai tuần để vượt qua các khó chịu không?”.
Cần thể hiện sự đồng cảm và tránh tranh luận là một nguyên lý quan trọng khác của tư vấn tạo động lực. Bác sĩ có thể nói: “Nhiều bác sĩ có thể đã yêu cầu bạn bỏ hút thuốc, và bạn đang chán ngấy với chủ đề này. Tôi muốn hiểu cảm giác hiện nay của bạn về việc hút thuốc. Có phải là hút thuốc mang cho bạn niềm vui? Bạn có lo ngại gì khi bỏ thuốc?”. Điều này có thể dẫn đến một cuộc thảo luận về những gì sẽ cần cho người hút thuốc để sẵn sàng bỏ thuốc.
Ngoài ra, Bác sĩ cần giúp bệnh nhân hiểu được những lợi ích và những bất lợi của việc bỏ thuốc đối với bệnh nhân và mục tiêu cuộc sống. Bác sĩ có thể nói: “Tôi nghĩ rằng bạn biết việc ngừng hút thuốc sẽ giúp bạn tránh được một cơn nhồi máu cơ tim, hoặc một stent mới. Con đường của bạn để ngừng hút thuốc là gì? Bạn có thể làm gì để vượt qua những khó khăn này?”. Điều này có thể dẫn đến một cuộc thảo luận về các mục tiêu dài hạn và những khó khăn ngắn hạn.
Khi những người hút thuốc bày tỏ lý do không muốn thay đổi, họ có thể được giúp đỡ để tìm cách cai thuốc lá thành công. Các bác sĩ cần đảm bảo cuộc tư vấn được diễn ra trong bầu không khí thoải mái, bệnh nhân được cung cấp thông tin và giúp đỡ một cách đầy đủ.
6.4.2.Hỗ trợ cai thuốc lá bằng liệu pháp thuốc thay thế
Hiện tại có ba loại thuốc được khuyến cáo cho điều trị thay thế:
1. Liệu pháp Nicotin thay thế
2. Bupropion
3. Varenicline
Liệu pháp thuốc giúp tăng tỷ lệ cai thuốc thành công thêm lên 2-3 lần và càng cao hơn khi kết hợp với tư vấn cai thuốc lá.
6.4.2.1. Nicotine thay thế (NRT)
Các dạng chế phẩm NRT gồm có miếng dán, kẹo cao su, thuốc xịt mũi, thuốc hít... trong đó có chứa một lượng nhỏ nicotine. Cơ chế tác dụng của NRT là giúp giảm các triệu chứng cai nghiện bằng cách thay thế nicotine.Tác dụng của các chế phẩm này có thể là kéo dài (miếng dán trên da) hoặc tác dụng nhanh (thuốc xịt mũi, kẹo cao su hoặc thuốc hít), do vậy khá linh hoạt để lựa chọn.Dạng tác dụng kéo dài tạo nồng độ nền nicotine, dạng tác dụng nhanh hỗ trợ thêm khi quá thèm thuốc. Có thể chọn sử dụng một dạng chế phẩm duy nhất hoặc kết hợp nhiều dạng tùy theo từng cá thể. Hiệu quả nhất là sử dụng dạng tác dụng kéo dài (miếng dán trên da) kết hợp với dạng tác dụng nhanh (kẹo cao su, viên ngậm hoặc thuốc xịt mũi hoặc uống). Liều Nicotin nền nên được dùng trong khoảng thời gian 6 giờ hoặc 24 giờ, hỗ trợ thêm bởi các liều Nicotine nhanh khi bệnh nhân có cảm giác thèm thuốc. NRT có thể sử dụng để hỗ trợ giảm số lượng hút thuốc trong trường hợp không thể bỏ thuốc đột ngột.NRT đã được chứng minh là an toàn kể cả ở bệnh nhân có bệnh tim mạch. Các tác dụng phụ đều lành tính (kích ứng da do miếng dán- có thể tránh được bằng cách thay đổi vị trí của miếng dán, kích ứng miệng và mũi).
6.4.2.2. Bupropion.
Bupropion là một thuốc chống trầm cảm đã được chứng minh là có hiệu quả hơn giả dược khi dùng cho người cai thuốc lá. Tuy nhiên Bupronion có hiệu quả thấp hơn so với Varenicline hoặc khi sử dụng phối hợp NRT tác dụng kéo dài và tác dụng nhanh.Bupronion có tác dụng ức chế tái hấp thu Dopamine, Serotonin và Norepinephrine giúp làm tăng sinh khả dụng của các chất này và do đó giúp cho người cai thuốc tránh những hẫng hụt do thiếu chất kích thích (như nicotine).
Bupropion nên được bắt đầu khởi trị 1- 2 tuần trước ngày bỏ thuốc. Liều khởi đầu 150mg mỗi sáng trong 6 ngày,sau đó tăng lên 150mg hai lần mỗi ngày. Duy trì trong khoảng từ 7 đến 9 tuần.
Bupronion có thể có một số tác dụng phụ như khô miệng, mất ngủ, rung giật, rối loạn vị giác hoặc thị giác. Thuốc bị chống chỉ định ở những người bị động kinh, có dấu hiệu chán ăn, chứng cuồng ăn, bệnh lưỡng cực, và xơ gan nặng.
6.4.2.3.Varenicline
Varenicline là chất đối kháng một phần thụ thể nicotinic. Thuốc được nghiên cứu dành riêng cho cai thuốc lá.
Varenicline thường được khởi trị khoảng 8 ngày trước ngày cai thuốc lá, một số người cần thời gian dùng thuốc trước ngày cai dài hơn (tối đa 5 tuần, trung bình 2 tuần). Liều khởi đầu là 0,5 mg một lần, mỗi ngày, duy trì trong 3 ngày đầu. Từ ngày thứ 4, tăng liều lên 0,5 mg hai lần mỗi ngày, duy trì trong 4 ngày. Từ ngày thứ 8, tăng liều lên1mg hai lần mỗi ngày và duy trì trong 12 tuần. Varenicline cũng đã được chứng minh là hữu ích cho việc cai thuốc lá ở những người đã sử dụng thuốc trước đây. Thuốc an toàn cho bệnh nhân mắc bệnh tim mạch. Thuốc cũng hiệu quả và an toàn ở những người đang điều trị trầm cảm hoặc những người trước đây mắc trầm cảm nặng.Tác dụng phụ có thể gặp là buồn nôn(30%), có thể hạn chế tác dụng này bằng cách uống Varenicline ngay sau ăn hoặc uống với 1- 2 ly nước.Có thể dùng thuốc chống nôn nếu cần thiết.Một số người có thể bị khó ngủ và/hoặc thức dậy sớm hơn thường lệ, tuy nhiên hiện tượng này thường giảm dần sau 2 – 3 tuần.
6.4.2.4. Bằng chứng về lợi ích của các thuốc trong hỗ trợ ngừng hút thuốc lá:
Các thuốc có thể được sử dụng khi các chiến lược tư vấn, khuyến khích, tạo động động lực bị thất bại, hoặc được sử dụng phối hợp ngay ban đầu cùng các liệu pháp tư vấn.
Tất cả các dạng NRT (kẹo cao su có Nicotin, miếng dán nicotin, thuốc xịt mũi, thuốc hít, viên ngậm dưới lưỡi) đều có hiệu quả. Kết quả nghiên cứu cho thấy NRT giúp tăng thêm tỷ lệ bỏ thuốc từ 50 -70%. Bupropion, một thuốc chống trầm cảm giúp hỗ trợ cai thuốc lá lâu dài có hiệu quả tương tự như NRT. Một phân tích tổng hợp của 44 thử nghiệm dài hạn cho thấy sử dụng Bupropion giúp tăng thành công cai thuốc lên gấp 1,62 lần. Bupropion có thể có tác dụng phụ gây co giật tuy nhiên rất hiếm gặp(1/1000 người dùng), không làm tăng nguy cơ mắc các bệnh tâm thần kinh hoặc các rối loạn về tim mạch. Nhìn chung, so với giả dược, NRT và Bupropion giúp tăng thêm tới 80% số người cai thuốc thành công (tức là có 10 người cai được thuốc khi dùng giả dược thì dự kiến có 18 người sẽ cai được thuốc khi dùng NRT hoặc bupropion.
Varenicline là thuốc chủ vận thụ thể nicotin. Varenicline với liều thông thường giúp làm tăng số người cai thuốc thành công thêm hơn 2 lần so với giả dược (14 thử nghiệm với 6166 người). Như vậy có 10 người bỏ thuốc khi dùng giả dược, thì có thể dự kiến là có 28 người sẽ bỏ thuốc khi dùng Varenicline. Số người ngừng hút thuốc khi dùng varenicline cao hơn so với bupropion (3 thử nghiệm, 1622 người). Varenicline giúp bỏ thuốc cao hơn 50% so với nicotine và các NRT khác (thuốc xịt, viên ngậm và thuốc hít) và cao hơn 70% so với dùng kẹo cao su nicotine. Cứ 10 người cai được thuốc khi dùng miếng dán NRT hoặc với các NRT khác, thì 15 người sẽ cai thuốc với varenicline và cứ 10 người bỏ thuốc với Kẹo cao su NRT, thì có 17 người sẽ cai thuốc với Varenicline.
Varenicline liều thấp (4 thử nghiệm, 1272 người) giúp tăng gần gấp đôi cơ hội bỏ thuốc nhưng giảm số lượng và mức độ nghiêm trọng của phản ứng phụ. Tác dụng phụ của varenicline là buồn nôn, nhưng đây thường là nhẹ hoặc trung bình và thường giảm dần theo thời gian. Thực tế các nghiên cứu đoàn hệ hồi cứu và đối chứng cho thấy không có tác dụng phụ nghiêm trọng nào với Varenicline ở các bệnh nhân Hội chứng vành cấp.
6.4.2.5. Mục tiêu cần đạt trong chiến lược cai thuốc với Nicotin thay thế:
Theo hướng dẫn của ASH (Action on Smoking and Health) của Vương quốc Anh về sử dụng Nicotine thay thế để giảm hút và cai thuốc lá:
● Trong 6 tuần đầu: giảm mức sử dụng xuống 50%
● Từ 6 tuần - 9 tháng: tiếp tục giảm xuống và hướng tới ngừng hoàn toàn sau 6 tháng.
● Sau 12 tháng: ngừng sử dụng liệu pháp nicotine thay thế.
6.4.3. Chiến lược cai thuốc hiệu quả:
Để thực hiện cai thuốc hiệu quả Hội tim mạch châu Âu (ESC) đã đưa ra Chiến lược 5As, áp dụng thường quy trong thực hành lâm sàng:
Bảng 6.9. “Chiến lược 5-As” trong thực hành cai thuốc lá
(Theo khuyến cáo của ESC 2016 về dự phòng bệnh tim mạch)22
ASK Phỏng vấn | Hỏi đầy đủ, có hệ thống về tình trạng hút thuốc |
ADVISE Đưa ra lời khuyên | Đưa ra lời khuyên tạo động lực để người đang hút thuốc quyết tâm ngừng hút thuốc. |
ASSESS Đánh giá thực trạng | Xác định mức độ nghiện và mức độ sẵn sàng bỏ thuốc. |
ASSIST Hỗ trợ cai thuốc | Thống nhất về chiến lược cai thuốc lá, bao gồm ngày sẽ bỏ thuốc, tư vấn thay đổi hành vi và kế hoạch sử dụng thuốc thay thế hỗ trợ bỏ thuốc. |
ARRANGE Sắp xếp lịch trình | Thiết lập một lịch trình theo dõi. |
6.5. Can thiệp thay đổi chế độ Dinh dưỡng
Thông điệp chính ● Thói quen ăn uống có ảnh hưởng đến nguy cơ mắc BTM và các bệnh mạn tính khác như tiểu đường, ung thư. ● Lượng năng lượng tiêu thụ nên được giới hạn ở mức cần thiết để có được hoặc duy trì cân nặng tối ưu (BMI từ 20.0 - < 25,0 kg / m2). ● Nói chung, khi đã tuân theo các quy tắc cho chế độ ăn uống lành mạnh, chế độ ăn bổ sung là không cần thiết. |
Thói quen ăn uống ảnh hưởng đến nguy cơ tim mạch thông qua tác động lên các yếu tố nguy cơ như Cholesterol, huyết áp, trọng lượng cơ thể, đái tháo đường và các bệnh mạn tính khác như ung thư. Hầu hết các bằng chứng về mối quan hệ giữa dinh dưỡng và bệnh tim mạch đều dựa trên các nghiên cứu quan sát.Ít có các thử nghiệm lâm sàng ngẫu nhiên đánh giá tác động của chế độ ăn uống lên kết cục bệnh tim mạch. Tác động của chế độ ăn uống được nghiên cứu theo ba cấp độ: chất dinh dưỡng cụ thể, nhóm thực phẩm hoặc nhóm thực phẩm cụ thể và mô hình chế độ ăn uống cụ thể.
Các chất dinh dưỡng ảnh hưởng đến bệnh tim mạch là các axit béo (chủ yếu ảnh hưởng đến mức lipoprotein), các khoáng chất (chủ yếu ảnh hưởng đến huyết áp), vitamin và chất xơ.
● Khuyến cáo của Hội Tim mạch châu Âu (2016):
Một chế độ ăn uống lành mạnh là nền tảng của phòng ngừa bệnhtim mạch ở tất cả các cá nhân.(MĐKC: I, MĐCC: B).
Các tiêu chí của một chế độ ăn uống lành mạnh được trình bày ở bảng 6.10.
Bảng 6.10– Các tiêu chí của chế độ ăn uống lành mạnh
(theo khuyến cáo của ESC 2016 về dự phòng bệnh tim mạch)22
• Axit béo bão hòa chiếm <10% tổng lượng năng lượng, thay thế A béo bão hòa bằng axit béo không bão hòa nhiều nối đôi. |
• Axit béo không bão hòa dạng trans: ăn càng ít càng tốt, tốt nhất là không ăn thực phẩm chế biến sẵn, và chiếm < 1% tổng năng lượng ăn vào từ các thực phẩm nguồn gốc tự nhiên (không qua chế biến). |
• Sử dụng < 5 g muối mỗi ngày |
• Sử dụng 30–45 g chất xơ trong một ngày, tốt nhất là nên ăn các sản phẩm ngũ cốc nguyên cám. |
• Sử dụng 200 g hoa quả trong một ngày (2–3 suất). |
• Sử dụng 200 g rau trong một ngày(2–3 suất). |
•Cá 1-2 lần mỗi tuần, một lần trong số đó là cá có nhiều dầu. |
• Sử dụng 30gram hạt không muối mỗi ngày. |
•Sử dụng đồ uống có cồn nên được giới hạn ở mức 2 cốc mỗi ngày (tương ứng 20 g rượu / ngày) đối với nam giới và 1 cốc mỗi ngày (10 g rượu / ngày) đối với phụ nữ. |
•Hạn chế nước ngọt có đường và đồ uống có cồn. |
Trong khuyến cáo mới đây, Hội Tim mạch và Trường môn tim mạch Hoa kỳ(ACC/AHA 2019)24 cũng thống nhất về một chế độ ăn uống lành mạnh để dự phòng các YTNC của BTM, cụ thể là:
Khuyến cáo | Mức chứng cứ |
Trong chế độ ăn cần đặc biệt chú ý tới các thành phần: rau, trái cây, các loại đậu, các loại hạt, ngũ cốc nguyên hạt và cá | I, B. |
Nên thay thế chất béo bão hòa bằng chất béo không bão hòa đơn và đa nối đôi | IIa, B. |
Chế độ ăn uống nên chứa ít cholesterol và ít natri | IIa, B. |
Cần giảm thiểu ăn các loại thịt đã qua chế biến, các sản phẩm chứa carbohydrate đã tinh chế và nước ngọt | IIa, B. |
Không sử dụng thực phẩm có chứa chất béo chuyển hóa (dạng trans) | III có hại,B. |
6.5.1. Các chất béo
Trong dự phòng BTM, loại axit béo ăn vào quan trọng hơn rất nhiều tổng lượng chất béo (axit béo) ăn vào.
6.5.1.1. Các axit béo bão hòa (SFA)
Tỷ lệ chất béo bão hòa trong chế độ ăn uống có ảnh hưởng nhiều nhất đến nồng độ Cholesterol toàn phần, LDL-C và HDL-C. Các SFA phổ biến nhất là axit lauric (C12:0), axit myristic (C14:0), axit palmitic (C16:0) và axit stearic (C18:0). Axit myristic có tác động mạnh nhất trong việc tăng LDL-C và HDL-C. Các thực phẩm có chứa nhiều SFA là các sản phẩm sữa, thịt bò, thịt lợn, thịt cừu, dừa và các sản phẩm dầu cọ. Cholesterol toàn phần sẽ tăng thêm 0,07 mmol/l khi ăn thêm 1% chất béo bão hòa trong tổng lượng calo ăn vào. Ngược lại, khi 1%tổng năng lượng ăn vào từ chất béo bão hòa được thay thế bằng axit béo không bão hòa đa nối đôi (PUFAs) sẽ làm giảm nguy cơ tim mạch xuống từ 2%-3%.
Trên cơ sở này, các khuyến cáo đưa ra là mức năng lượng từ nguồn SFA chỉ nên chiếm <10% tổng năng lượng ăn vào hàng ngày.
6.5.1.2. Cholesterol trong chế độ ăn.
Chế độ ăn đối với cholesterol ít ảnh hưởng tới nồng độ Cholesterol toàn phần trong máu. Điều này có liên quan đến việc hấp thu cholesterol. Cholesterol khi ăn vào chỉ được hấp thu khoảng 50% (30%-60%). Việc hấp thu cholesterol bị chi phối một phần bởi các yếu tố di truyền như kiểu hình apolipoprotein E (người có alen apolipoprotein E4 bị ảnh hưởng nhiều, người có alen E2 thì ít bị ảnh hưởng).
Thay đổi chế độ ăn Cholesterol từ 200-300mg/ngày lên 300-400 mg/ngày làm tăng cholesterol huyết tương từ 0,11 mmol/l lên 0,12 mmol/l [39]. Tuy nhiên với chế độ ăn giảm SFA cũng làm giảm lượng cholesterol. Vì vậy hướng dẫn của một số nước không đề cập đến mức Cholesterol ăn vào.
Hướng dẫn của Hoa Kỳ khuyến nghị lượng cholesterol ăn vào nên <300mg/ngày.
6.5.1.3. Axit béo dạng trans
Các axit béo dạng trans (axit béo chuyển hóa), là một dạng của axit béo không bão hòa, đã được chứng minh là đặc biệt có hại, do nó làm tăng cholesterol toàn phần và giảm HDL-C. Các axit béo này chủ yếu được hình thành trong quá trình chế biến công nghiệp (quá trình Hydro hóa một phần các axit béo không bão hòa) với mục đích làm tăng điểm nóng chảy và làm cứng các chất béo. Axit béo dạng trans có trong các thực phẩm đã qua chế biến như bơ thực vật, các sản phẩm bánh ngọt. Axit béo dạng trans có rất ít trong các thực phẩm tự nhiên.
Các nghiên cứu đã cho thấy ăn tăng 2% lượng năng lượng từ axit béo dạng trans làm tăng nguy cơ bệnh ĐMV lên 23%. Giảm chất béo dạng trans làm giảm Cholesterol toàn phần và giảm LDL-C và tăng HDL-C. Ăn thay thế 1% năng lượng có nguồn gốc từ chất béo dạng trans bằng chất béo không bão hòa đa nối đôi PUFA sẽ làm tỷ lệ Cholesterol toàn phần/HDL-C giảm 67%.
Dữ liệu quan sát từ thử nghiệm PURE cho thấy rằng, khi thay thế chất béo dạng trans bằng carbohydrate tinh luyện, chất béo bão hòa và không bão hòa đều làm giảm biến cố và tử vong.Điều này cho thấy axit béo dạng trans là loại có hại nhất và ăn càng ít càng tốt.
Khuyến cáo chế độ ăn với Axit béo dạng trans chiếm <1% tổng năng lượng và càng ít càng tốt.
(Hiện chưa có sự thống nhất trong ghi nhãn sản phẩm, do vậy khi kiểm tra các thành phần trên nhãn thực phẩm để xác định lượng axit béo dạng trans, có thể xem ở mục chất béo dạng trans, hoặc ở mục chất béo Hydro hóa).
6.5.1.4. Axit béo không bão hòa (PUFA)
Các axit béo không bão hòa đa nối đôi có thể được chia thành hai nhóm nhỏ: axit béo omega-6, chủ yếu từ thực vật và axit béo omega-3, chủ yếu từ dầu và mỡ. Trong nhóm axit béo omega-3, Axit Eicosapentaenoic (EPA) và Axit Docosahexaenoic (DHA) là đặc biệt quan trọng.
Các axit béo n-6 được đặc trưng bởi sự hiện diện của liên kết đôi ở cacbon thứ 6 từ đầu methyl của chuỗi, bao gồm có axit linoleic (C18:2n-6), một axit béo thiết yếu.Các nguồn chính của PUFA là các loại thực vật như hướng dương, đậu nành và ngô.
Các axit béo n-3 bao gồm axit béo alpha-linolenic (C18:3n-3). Axit Alpha-linolenic được tìm thấy trong dầu hạt cải, hạt lanh và dầu đậu nành và thực vật bậc thấp như tảo, là tiền chất của nhóm n-3. Cá ăn tảo trong sinh vật phù du có thể tạo ra axit béo n-3 với nhiều liên kết đôi hơn, bao gồm axit Eicosapentaenoic (C20:5) và axit Docosahexaenoic (C20:6). Axit oleic (C18:1) là axit béo không bão hòa một nối đôi, thành phần chính của dầu thực vật nhưng cũng được tìm thấy trong các sản phẩm sữa và thịt và cũng là axit béo chính trong dầu ô liu và dầu hạt cải.
PUFA là một thay thế tuyệt vời cho các chất béo bão hòa trong chiến lược giảm cholesterol. Thay thế 1% năng lượng khẩu phần từ chất béo bão hòa bằng PUFA làm giảm 0,051 mmol/l LDL-C huyết tương. Việc thay thế các chất béo bão hòa bằng các chất béo không bão hòa một nối đôi làm giảm LDL-C xuống 0,041 mmol/l. Nhiều loại chất béo không bão hòa một nối đôi có tác dụng giảm Triglycerid.
Lượng PUFA loại axit linoleic và axit alpha-linolenic nên chiếm khoảng 6-11% tổng năng lượng (trong đó năng lượng từ các chất béo chiếm 30% tổng năng lượng chung ăn vào).
Nên ăn cá tối thiểu hai lần mỗi tuần để cung cấp axit béo n-3. Điều này giúp giảm tỷ lệ tử vong do bệnh mạch vành xuống 36% và tử vong do mọi nguyên nhân xuống 17%.
6.5.2. Carbohydrate
Carbohydrate là thành phần chính của chế độ ăn và sau khi ăn sẽ làm tăng đường máu. Chỉ số Glycemic index (GI) là chỉ số phân loại thực phẩm theo lượng Carbohydrate. Giá trị của GI từ 0 tới 100 phụ thuộc vào mức gây tăng đường huyết sau khi ăn loại của loại thực phẩm đó.Thực phẩm có GI cao là những thực phẩm được tiêu hóa, hấp thu và chuyển hóa nhanh chóng và dẫn đến tăng rõ rệt đường huyết sau ăn. Thực phẩm có GI thấp, là những loại thực phẩm tạo ra sự biến đổi nhỏ về đường huyết và insulin sau ăn, có tác dụng làm giảm nguy cơ mắc các bệnh lý tim mạch.
Các loại thực phẩm có GI cao như bánh mì trắng, gạo trắng, pizza và đường được tiêu hóa và hấp thu nhanh chóng. Điều này dẫn đến đường huyết cao, tăng tỷ số insulin/glucagon, sau đó gây hạ đường huyết, tiết ra các hormone điều hòa và tăng nồng độ axit béo tự do. Những tác dụng này thúc đẩy hạ đường huyết và giảm HDL-C. Ở những người mắc hội chứng chuyển hóa và rối loạn lipit máu, các quá trình bất lợi này diễn ra mạnh mẽ hơn.
Nên tránh sử dụng quá nhiều fructose trong chế độ ăn (ví dụ như siro ngô có hàm lượng fructose và sucrose cao).
Lượng carbohydrate trong chế độ ăn cần thận trọng đối với bệnh nhân mắc rối loạn lipit máu. Người bệnh nên ăn các loại thực phẩm có GI thấp và hàm lượng chất xơ cao như ngũ cốc nguyên hạt, trái cây, rau quả và các loại đậu.
6.5.3. Các chất khoáng:
6.5.3.1.Natri:
Các nghiên cứu cho thấy chỉ cần ăn bớt đi 1 gam muối/ngày đã làm giảm 3,1 mmHg HATT ở bệnh nhân tăng huyết áp và 1,6 mmHg ở người không THA.
Thử nghiệm về chế độ ăn giảm muối (DASH) cho thấy hiện tượng đáp ứng liều giữa mức Natri ăn vào và mức HATT.
Ở hầu hết các nước phương tây, lượng muối ăn vào đều cao (9 - 10 gam/ngày), trong khi đó lượng tối đa được đề nghị là 5g/ngày. Ở Việt nam lượng muối ăn vào trung bình là 9-12 g/ngày, gấp đôi lượng cho phép. Mức tiêu thụ tối ưu có thể thấp đến 3g/ngày. Các chứng cứ đều khẳng định ăn giảm muối là một cách quan trọng để ngăn ngừa BTM và các biến cố đột quỵ.
Trung bình, 80% lượng muối đến từ thực phẩm chế biến sẵn, chỉ có 20% lượng muối ăn vào là do thêm vào khi nấu nướng hoặc khi ăn.
Giảm muối có thể đạt được bằng cách lựa chọn chế độ ăn uống khác nhau (hạn chế ăn thực phẩm chế biến sẵn, thay đổi cách chế biến thực phẩm (giảm lượng muối đưa vào khi chế biến)
6.5.3.2. Kali
Ăn tăng Kali cũng giúp giảm HA. Các nguồn chính cung cấp Kali là trái cây và rau quả. Có mối tương quan nghịch giữa lượng kali ăn vào và nguy cơ xảy ra đột quỵ . Ăn tăng Kali giúp giảm 24% đột quỵ.
6.5.4. Các Vitamin:
Mặc dù nhiều nghiên cứu quan sát và nghiên cứu bệnh chứng cho thấy có mối liên hệ nghịch giữa mức vitamin A và E và nguy cơ của BTM, tuy vậy các thử nghiệm can thiệp lại không khẳng định được mối liên quan này.
Tương tự như vậy, các thử nghiệm cũng không cho thấy hiệu quả đối với các vitamin B (B6, axit folic và B12) và vitamin C.
Đối với Vitamin D, các nghiên cứu cho thấy với nhóm nồng độ vitamin D ở mức thấp có tỷ lệ biến cố và tử vong chung cao hơn 35% so với nhóm có nồng độ ở mức cao nhất. So với nhóm có nồng độ Vitamin D ở mức cao nhất,nhóm có nồng độ ở mức thấp nhất có nguy cơ tử vong do tim mạch cao hơn 41% và nguy cơ tử vong do mọi nguyên nhân cao hơn 57%. Trong một nghiên cứu đối chứng: khi bổ sung vitamin D3 đã làm giảm 11%ỷ lệ tử vong do mọi nguyên nhân, nhưng không thấy có hiệu quả khi bổ sung vitamin D2. Do không rõ thấy lợi ích trên tử vong do tim mạch nên hiện nay chưa có khuyến nghị về việc bổ sung vitamin D(loại D2 hoặc D3, liều lượng và thời gian) để phòng ngừa BTM.
6.5.5. Chất xơ
Tăng lượng chất xơ làm giảm Cholesterol toàn phần, LDL-C và nguy cơ biến cố mạch vành.
Tổng hợp các nghiên cứu cho thấy ăn >7g tổng các chất xơ một ngày làm giảm 9% nguy cơ BĐMV, và nếu ăn >10g/ngày thì giúp giảm 16% nguy cơ đột quỵ và 6% nguy cơ ĐTĐ type 2.
Không có bằng chứng nào riêng về vai trò của chất xơ từ trái cây và rau quả.Mặc dù cơ chế chưa đã được làm sáng tỏ hoàn toàn, người ta biết rằng ăn nhiều chất xơ giúp làm giảm tình trạng tăng đường huyết sau ăn,làm giảm mức cholesterol toàn phần và LDL-C.
Lượng chất xơ tiêu thụ hàng ngày khuyến cáo là 5-15 g chất xơ hòa tan.
6.5.6. Nhóm thực phẩm và thực phẩm
6.5.6.1.Trái cây và rau quả
Các nghiên cứu đã cho thấy tác dụng bảo vệ BTM của việc ăn trái cây và rau quả,nhưng ít có các nghiên cứu bệnh chứng về vấn đề này. Ăn mỗi ngày thêm một khẩu phần trái cây (tương đương 77g) hoặc 1 khẩu phần rau (tương đương 80g) giúp làm giảm 4% nguy cơ tử vong do tim mạch.
Một phân tích khác cho thấy ăn từ 3 - 5 khẩu phần rau, trái cây mỗi ngày giúp giảm 11% nguy cơ đột quỵ và ăn > 5 khẩu phần rau quả mỗi ngày giúp giảm 26% nguy cơ đột quỵ so với ăn < 3 khẩu phần mỗi ngày.
Ngoài ra, cứ ăn thêm 1 khẩu phần rau, trái cây hàng ngày sẽ giúp giảm thêm 4% nguy cơ bệnh ĐMV.
6.5.6.2. Các loại hạt
Một phân tích tổng hợp các nghiên cứu đoàn hệ đã chỉ ra rằng ăn 30g hạt mỗi ngày giúp giảm 30% nguy cơ BTM. Tuy nhiên cần lưu ý rằng mật độ năng lượng của các loại hạt là rất cao.
6.5.6.3. Cá
Tác dụng bảo vệ của cá đối với BTM là do hàm lượng axit béo n-3 trong cá. Các nghiên cứu cho thấy ăn cá ít nhất một lần một tuần sẽ giúp giảm 16% nguy cơ BTM. Ăn cá 2-4 lần một tuần giúp giảm 6% nguy cơ đột quỵ so với ăn <1 lần một tuần. Liên quan giữa lượng cá ăn vào và nguy cơ BTM không phải là tương quan tuyến tính. Thấy rõ là không ăn cá hoặc ăn quá ít thì nguy cơ BTM tăng rõ rệt. Tuy nhiên đối với sức khỏe cộng đồng thì chỉ cần có thay nhỏ về thói quen ăn cá đã có ảnh hưởng lớn đến sức khỏe chung của cộng đồng.
Đối với dầu cá, thì các thử nghiệm bổ sung thêm 400 - 1000g EPA/DHA mỗi ngày ở những bệnh nhân sau NMCT hoặc có BMV đều không cho có thêm lợi ích trong phòng ngừa tái phát biến cố tim mạch.
6.5.6.4 Nước ngọt và đường:
Nước ngọt và đường là nguồn thực phẩm cung cấp calo lớn nhất trong chế độ ăn uống của Mỹ và rất quan trọng ở châu Âu. Ở trẻ em và thanh thiếu niên, hiện nay đồ uống có thể chiếm 10-15%lượng calo tiêu thụ. Tiêu thụ nước ngọt thường xuyên có liên quan đến thừa cân, hội chứng chuyển hóa và đái tháo đường týp 2.
Thay thế nước ngọt có đường bằng nước ngọt nhân tạo giúp hạn chế tăng cân ở trẻ em trong thời hạn > 18 tháng.
Đồ uống có đường cũng gây ra tăng cân ở người lớn. Tiêu thụ thường xuyên đồ uống có đường (tức là hai phần mỗi ngày so với một phần mỗi tháng) làm tăng 35% nguy cơ BĐMV ở phụ nữ. Các đồ uống có đường nhân tạo không liên quan đến BMV.
Hướng dẫn của WHO khuyến nghị mức tiêu thụ tối đa là không quá 10% năng lượng từ đường (đường đơn và đường sacarose), trong đó đã bao gồm cả đường ăn thêm bên ngoài bữa ăn,đường trong trái cây và nước ép trái cây.
6.5.7. Các thực phẩm chức năng
Các thực phẩm chức năng có chứa phytosterol (sterol và stanol thực vật) có tác dụng giảm LDL-C (giảm 10% với liều phytosterol 2 g/ngày). Hiệu quả giảm cholesterol được tăng thêm khi bổ sung các thực phẩm này vào chế độ ăn kiêng ít chất béo hoặc điều trị bằng statin. Phytosterol với liều cao cho thấy có tác dụng giảm cholesterol cao hơn nữa. Tuy nhiên không có nghiên cứu nào về vai trò của phytosterol đối với các kết cục lâm sàng.
Thông điệp: Cả thừa cân và béo phì đều có liên quan đến tăng nguy cơ tử vong do tim mạch và tử vong do mọi nguyên nhân.Theo Hướng dẫn của Hội Tim mạch châu Âu thì tỷ lệ tử vong do mọi nguyên nhân thấp nhất với mức BMI từ 20-25kg/m2 và việc giảm cân thấp hơn nữa (dưới 20kg/m2) không có lợi ích trong phòng bệnh tim mạch. Cân nặng lý tưởng ở người già cần ở mức cao hơn người trẻ và người trung niên. Đạt và duy trì cân nặng lý tưởng giúp giảm các yếu tố nguy cơ về chuyển hóa (THA, rối loạn chuyển hóa lipit, rối loạn chuyển hóa Glucose ) và giảm nguy cơ tim mạch tổng thể. |
Bảng 6.11– Khuyến cáo về duy trì cân nặng
(theo khuyến cáo của ESC 2016 về dự phòng bệnh tim mạch)22
Khuyến cáo | MĐK C | MĐC C |
Mọi người cần duy trì cân nặng lý tưởng. Người thừa cân hoặc béo phì cần giảm cân để đạt cân nặng lý tưởng, điều này giúp giảm huyết áp, cải thiện tình trạng rối loạn lipit máu, giảm nguy cơ bị bệnh đái tháo đường typ 2 và do vậy giảm nguy cơ tim mạch. | I | A |
Thừa cân và béo phì là tình trạng xảy ra khi mỡ được tích luỹ trong cơ thể một cách quá mức và không bình thường, gây ảnh hưởng đến sức khỏe. Thừa cân, béo phì là yếu tố nguy cơ chính của nhiều bệnh mạn tính bao gồm tiểu đường, bệnh tim mạch và ung thư. Nếu như trước đây gánh nặng của thừa cân, béo phì chỉ ở các nước phát triển thì hiện nay đây đang là vấn đề nghiêm trọng đối với các nước chậm phát triển và đang phát triển
Chỉ số BMI (Body Mass Index) hay còn gọi là chỉ số khối cơ thể, là một chỉ số đơn giản được sử dụng rộng rãi để để đánh giá thừa cân/béo phì. Chỉ số BMI được tính dựa trên chiều cao và cân nặng, áp dụng cho nam và nữ trưởng thành.BMI = Cân nặng/ (Chiều cao)2(trong đó, cân nặng đơn vị tính là kg và chiều cao, đơn vị tính là m).
Theo tiêu chuẩn của của Bộ Y tế Việt nam, BMI bình thường là từ 18,5–22,9 kg/m2, thừa cân khi BMI từ 23 – 24,9 kg/m2 và BMI từ 25 kg/m 2 trở lên là béo phì, trong đó béo phì độ 1 khi BMI từ 25-29,9kg/m2 và độ 2 là từ 30kg/m2 trở lên.
Theo tiêu chuẩn của WHO thì BMI bình thường là từ 18,5 – 24,9 kg/m2, thừa cân khi BMI từ 25 – 29,9 kg/m2 và BMI từ 30 kg/m2 trở lên là béo phì, trong đó béo phì độ 1 khi BMI từ 30- 34,9kg/m2 và độ 2 là từ 35 – 39,9kg/m2 và độ 3 là từ 40 kg/m2 trở lên.
Bên cạnh chỉ số BMI, chỉ số vòng eo là thông số giúp đánh giá lượng mỡ trong nội tạng (có giá tiên lượng nguy cơ cao hơn lượng mỡ dưới da). Vị trí đo vòng bụng chuẩn là mức tương ứng với điểm giữa tính từ mào chậu trước đến xương sườn thấp nhất, đo ở tư thế đứng. Có 2 ngưỡng vòng bụng được Hội Tim mạch Châu Âu áp dụng rộng rãi (theo khuyến cáo của WHO ) là:
o Vòng bụng ≥ 94cm ở nam và ≥80cm ở nữ là ngưỡng cần khuyến cáo không được để tăng cân thêm nữa.
o Vòng bụng ≥ 102cm ở nam và ≥88 cm ở nữ là ngưỡng cần khuyến nghị phải giảm cân.
Các nghiên cứu phân tích (meta-analysis) cho thấy cả BMI và chỉ số vòng bụng đều có liên quan với biến cố tim mạch và đái tháo đường typ 2 ở mức mạnh mẽ và ngang nhau. Do vậy trong thực hành lâm sàng hàng ngày chỉ số BMI được ưu tiên sử dụng rộng rãi.Chỉ số vọng bụng nên cân nhắc sử dụng để xác định người có nguy cơ rối loạn chuyển hóa cao hơn.
Mục tiêu và phương pháp giảm cân:
Nguy cơ mắc bệnh tim mạch tăng lên tuyến tính với BMI và các thông số khác về đánh giá lượng mỡ của cơ thể. Tuy nhiên, một điểm cần lưu ý là: nguy cơ tử vong do mọi nguyên nhân tăng lên khi BMI <20kg/m2, vì vậy Hội Tim mạch châu Âu (ESC ) không khuyến cáo giảm BMI xuống < 20Kg/m2.
Để kiểm soát cân nặng, cần khuyến khích các trường hợp thừa /cân béo phì tham gia vào chương trình giảm cân toàn diện trong vòng 6 tháng bao gồm: hỗ trợ chế độ ăn giảm calorie (giảm 500 kcalo/ngày hoặc 800 – 1500 kcalo/ngày) và tham gia các hoạt động thể lực mạnh (200-300 phút/tuần)
Ở các bệnh nhân thừa cân/ béo phì, khi giảm > 5% trọng lượng cơ thể ban đầu,giúp giảm huyết áp ở người có tăng huyết áp, giúp cải thiện rối loạn lipit máu và đường huyết(theo ACC/AHA 2019).
Mặc dù chế độ ăn uống, tập thể dục và điều chỉnh hành vi là phương pháp điều trị chính cho tình trạng thừa cân và béo phì, nhưng các phương pháp này thường không thành công trong điều trị lâu dài.
Hội Tim mạch Châu âu (ESC) và Hội Tim mạch Hoa Kỳ (ACC/AHA) đều thống nhất là: Điều trị nội khoa bằng Orlistat và/hoặc bằng phẫu thuật tạo hình làm nhỏ dạ dày là những phương pháp được chỉ định điều trị và có hiệu quả, giúp giảm biến cố. Phân tích gộp gần đây cho thấy phẫu thuật tạo hình làm nhỏ dạ dày làm giảm nguy cơ nhồi máu cơ tim, đột quỵ, biến cố tim mạch và tỷ lệ tử vong so với nhóm không phẫu thuật.
6.7. Điều chỉnh rối loạn Lipit máu
Thông điệp chính ● Tăng LDL-C huyết tương là nguyên nhân gây xơ vữa động mạch. ● Giảm LDL-C giúp làm giảm các biến cố tim mạch ● Nồng độ HDL-C thấp có liên quan đến tăng nguy cơ tim mạch, nhưng các biện pháp làm tăng HDL-C không làm giảm nguy cơ tim mạch. ● Thay đổi lối sống và thay đổi chế độ ăn uống được khuyến nghị cho tất cả mọi người. ● Cần căn cứ vào nguy cơ TM tổng thể để quyết định cường độ can thiệp. ● Cholesterol toàn phần và HDL-C cần được đo lường đầy đủ khi lấy mẫu máu không nhịn ăn, vì từ đó có thể tính được nồng độ non HDL-C. |
6.7.1.Loại trừ rối loạn Lipit máu thứ phát và có yếu tố gia đình
Trước khi quyết định điều trị, cần loại trừ các nguyên nhân gây rối loạn lipit máu (tăng lipit máu thứ phát), hoặc tăng lipit máu có tính chất gia đình.
Tăng lipit máu thứ phát có thể gặp trong suy giáp, đái tháo đường, hội chứng Cushing‟s, bệnh lý gan thận, nghiện rượu và sử dụng thuốc (ví dụ: corticosteroids). Do đó cần xem xét điều trị bệnh nền trước khi quyết định dùng thuốc giảm lipit máu.
Cần xem xét khả năng tăng lipit có tính chất gia đình ở các bệnh nhân có lipit máu tăng cao bất thường hoặc kèm theo có tiền sử gia đình. Tốt nhất, những trường hợp này cần được đánh giá bởi các chuyên gia về lĩnh vực này.
Khi LDL-C > 5,1 mmol/L (> 200 mg/dL) ở những bệnh nhân không có bệnh lý nền cần nghi ngờ tăng lipit máu có tính chất gia đình. Tuy nhiên, LDL-C tăng với mức thấp hơn ở các bệnh nhân trẻ tuổi có bệnh tim mạch hoặc tiền sử gia đình có bệnh tim mạch cũng cần nghĩ tới tăng Lipit có tính chất gia đình.
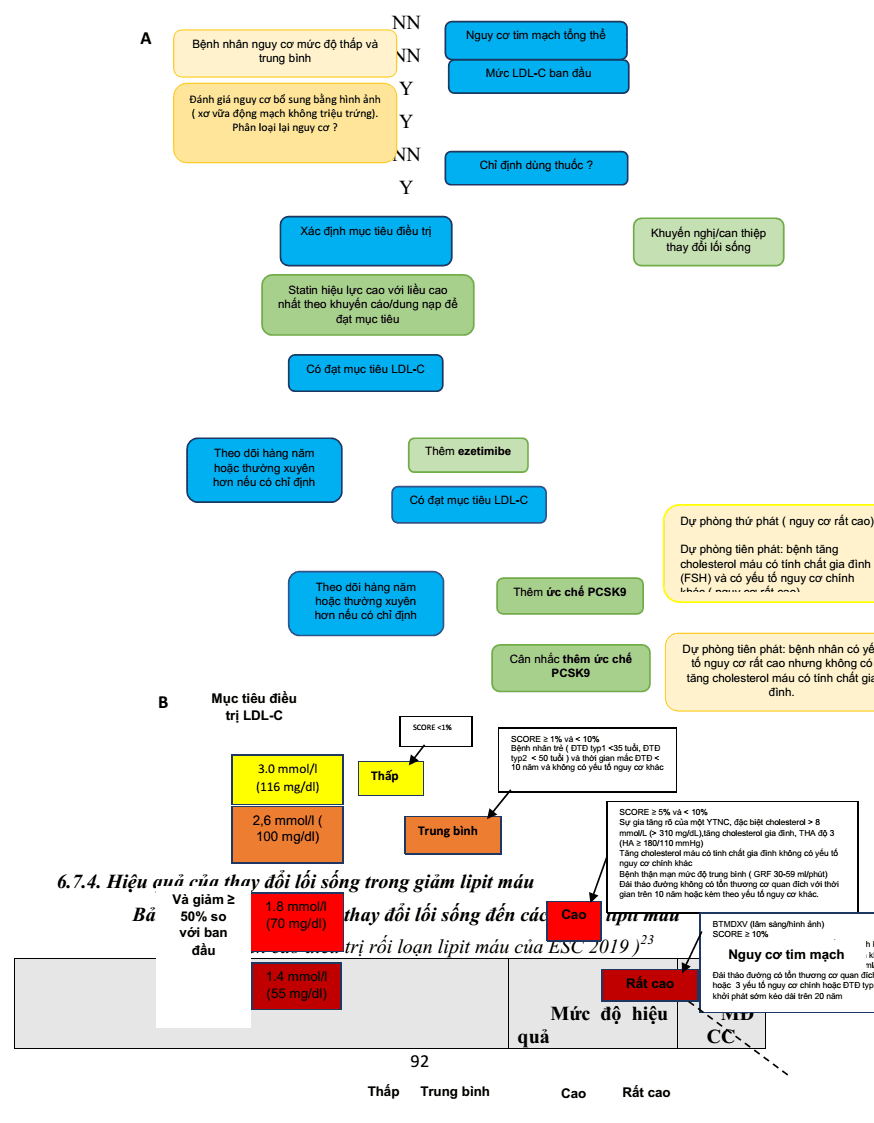
6.7.2. Mục tiêu điều trị rối loạn lipit máu
Trong các Hướng dẫn trước đây của Liên hiệp các Hội thuộc Hội Tim mạch Châu Âu về kiểm soát lipit máu trong dự phòng bệnh tim mạch, mục tiêu giảm LDL-C máu đã được nhấn mạnh là cần được điều chỉnh theo mức nguy cơ tim mạch tổng thể. Theo đó, đích LDL-C cần đạt lần lượt là <1,8mmol/l,<2,6 mmol và <3,0 mmol/l cho các trường hợp có nguy cơ rất cao, nguy cơ cao, nguy cơ trung bình –thấp.
Tuy nhiên trong Hướng dẫn năm 2019 của Hội Tim mạch Châu Âu (ESC) / Hội Xơ vữa động mạch Châu Âu (EAS)về Kiểm soát rối loạn Lipit máu thì mục tiêu kiểm soát LDL-C được hạ thấp hơn nữa. Một điểm cần nhấn mạnh nữa là đích LDL-C được Hội Tim mạch Châu Âu đưa ra cũng đồng thuận với khuyến cáo mới của Hội tim mạch và Trường môn tim mạch Hoa Kỳ (ACC/AHA 2019).
Việc tiếp cận theo nhiều hướng khác nhau (nghiên cứu khoa học cơ bản, quan sát lâm sàng, di truyền học, dịch tễ học, nghiên cứu dọc có đối chứng, v.v.) đã góp phần nâng cao hiểu biết về nguyên nhân và khả năng phòng ngừa BTM do xơ vữa. Các chuyên gia đã xem xét kết quả từ các phân tích tổng hợp và đã xác định được rằng việc giảm nguy cơ BTM phụ thuộc vào liều dùng các thuốc hạ LDL-C và mức giảm LDL-C tuyệt đối càng nhiều thì mức giảm nguy cơ tim mạch càng lớn.
Các chuyên gia cũng đồng thuận là mỗi cá nhân có đáp ứng về mức giảm LDL-C Khác nhau đối với các biện pháp điều trị (chế độ ăn và thuốc). Vì vậy việc giảm nguy cơ TM tổng thể nên được cá nhân hóa. Các bằng chứng cũng cho thấy việc hạ LDL-C thấp hơn các mục tiêu đã được đặt ra trước đây giúp giảm hơn rõ rệt nguy cơ tim mạch. Do đó, là hợp lý khi giảm LDL-C xuống mức thấp nhất có thể, nhất là ở những bệnh nhân có nguy cơ tim mạch rất cao, và nên giảm tối thiểu 50% mức LDL-C ban đầu, cùng với việc đạt được mục tiêu phù hợp.
Các mục tiêu giảm LDL-C và các thành phần khác theo khuyến cáo của ESC 2019 được trình bày ở bảng 6.11.
Đích kiểm soát lipid để nhằm giảm nguy cơ xơ vữa động mạch bằng cách giảm LDL-C xuống mức đã đạt được trong các thử nghiệm quy mô lớn về thuốc ức chế PCSK-9 gần đây.
Đối với những bệnh nhân có nguy cơ TM rất cao, dù trong phòng ngừa thứ phát hoặc trong phòng ngừa tiên phát(mặc dù ít gặp), LDL-C cần giảm ≥50% so với ban đầu và mục tiêu LDL-C là <1,4 mmol/L (<55 mg/dL) được khuyến cáo. Đối với bệnh nhân có BTM và có biến cố lần hai trong vòng 2 năm (không nhất thiết phải cùng loại với biến cố đầu tiên) sử dụng liệu pháp statin ở liều tối đa dung nạp được và mục tiêu LDL-C <1.0 mmol/L (<40 mg/dL) có thể được cân nhắc. Đối với những người có nguy cơ cao, nên giảm LDL-C ≥50% so với ban đầu và mục tiêu LDL-C <1,8 mmol/L (<70 mg/dL). Ở những bệnh nhân có nguy cơ trung bình, nên xem xét mục tiêu LDL-C <2,6 mmol/L (<100 mg/dL), trong khi đối với những người có nguy cơ thấp, mục tiêu LDL-C < 3.0mmol/L (<116 mg/dL) có thể được xem xét.
Các mục tiêu phụ cũng đã được xác định bằng cách suy luận cho Non HDL-C và cho ApoB; các mục tiêu này có sự đồng thuận ở mức độ vừa vì chưa được nghiên cứu rộng rãi trong các nghiên cứu dọc có đối chứng (RCT). Mục tiêu cụ thể cho mức Non HDL-C nên cao hơn mức mục tiêu đối với LDL-C 0,8 mmol/L (30 mg/dL), tương ứng với từng mức nguy cơ. Việc điều chỉnh lipit máu theo các mục tiêu phụ này có thể được xem xét ở những bệnh nhân có nguy cơ rất cao sau khi đạt được mục tiêu đối với LDL-C, mặc dù lợi ích lâm sàng vẫn chưa được kiểm chứng. Cụ thể với các mục tiêu phụ, khuyến nghị là: (i) Non HDL-C <2.2 mmol/L (<85 mg/dL), <2,6 mmol/L (<100 mg/dL) và <3,4 mmol/L ( <130 mg/dL) lần lượt đối với người có nguy cơ rất cao, nguy cơ cao và nguy cơ trung bình; (ii) ApoB <65 mg/dL, <80mg/dL và <100mg/dL lần lượt đối với người có nguy cơ rất cao, nguy cơ cao và nguy cơ trung bình, tương ứng.
Cho đến nay, không có mục tiêu cụ thể nào được xác định đối với HDL-C hoặc Triglyxerit (TG) trong các thử nghiệm lâm sàng, mặc dù sự gia tăng HDL-C làm tăng quá trình xơ vữa động mạch, và HDL-C thấp có liên quan đến tăng các biến cố và tử vong ở bệnh nhân bệnh mạch vành, ngay cả ở mức LDL thấp. Bác sĩ lâm sàng nên sử dụng phán đoán lâm sàng khi xem xét tăng cường điều trị thêm ở những bệnh nhân có nguy cơ cao hoặc rất cao.
Bảng 6.11- Mục tiêu điều trị của LDL-C
(theo khuyến cáo của ESC 2019 về điều trị rối loạn lipit máu)23
Khuyến cáo | MĐ KC | MĐ CC |
● Trong phòng ngừa thứ phát ở BN nguy cơ rất cao: ● Khuyến cáo giảm ≥50% LDL-C so với ban đầu và mục tiêu LDL-C là <1,4 mmol/L (<55 mg/dL). | I | A |
● Trong phòng ngừa tiên phát ở người có nguy cơ rất cao và không phải là tăng cholesterol có tính chất gia đình, khuyến cáo giảm ≥50% LDL-C so với ban đầu và mục tiêu LDL-C là <1,4 mmol/L (<55 mg/dL). | I | C |
| IIa | C |
● Trong phòng ngừa tiên phát ở người tăng cholesterol có tính chất gia đình và có nguy cơ rất cao cân nhắc giảm ≥50% LDL- C so với ban đầu và mục tiêu LDL-C là <1,4 mmol/L (<55 mg/dL). | ||
● Đối với bệnh nhân có BTM và có biến cố lần hai trong vòng 2 năm (không nhất thiết phải cùng loại với biến cố đầu tiên) sử dụng liệu pháp statin ở liều tối đa dung nạp được và mục tiêu LDL-C <1.0 mmol/L (<40 mg/dL) có thể được cân nhắc. | IIb | B |
● Ở bệnh nhân có nguy cơ cao, khuyến cáo giảm LDL-C ≥50% so với ban đầu b và mục tiêu LDL-C là <1,8mmol/L (<70 mg/dL). | I | A |
● Ở người có nguy cơ trung bình mục tiêu giảm LDL-C <2,6 mmol/L (<100 mg/dL). | IIa | A |
● Ở người có nguy cơ thấp mục tiêu giảm LDL-C <3.0 mmol/L (<116 mg/dL)có thể cân nhắc. | IIb | A |
LDL-C = cholesterol lipoprotein mật độ thấp.
6.7.3. Chiến lược can thiệp rối loạn lipit máu.
Việc quyết định điều trị bằng thuốc hay chỉ cần điều chỉnh lối sống sẽ phụ thuộc vào mức nguy cơ tim mạch 10 năm của bệnh nhân cũng như mức độ tăng LDL-C (bảng 6.12)
Bảng 6.12- Chiến lược can thiệp dựa vào NCTM và mức LDL-C ban đầu trong dự phòng tiên phát
(Theo khuyến cáo của ESC 2019 về điều trị rối loạn lipit máu)23
Nguy cơ tim mạch tổng thể (SCORE) % | Nồng độ LDL-C khi chưa điều trị | |||||
<1,4 mmol/d L (55 mg/dL) | 1,4- 1,8 mmo l/dL (55- 70 mg/dL) | 1,8- 2,6 mmo l/dL (70- 100 mg/dL) | 2,6 - 3,0 mmol/dL (100 -116 mg/dL) | 3,0- 4,9 mmo l/dL (116 -190 mg/dL) | >4,9 mmol/L (>190mg /dL) | |
< 1 | Khuyến khích thay đổi lối sống | Khuyến khích thay đổi lối sống | Khuyến khích thay đổi lối sống | Khuyến khích thay đổi lối sống | Thay đổi lối sống, cân nhắc điều trị thuốc | Kết hợp thay đổi lối sống và điều trị thuốc |
MĐKC/MĐCC | I/C | I/C | I/C | I/C | IIa/ A | IIa/A |
≥ 1 đến 5 | Khuyến khích thay đổi lối sống | Khuyến khích thay đổi lối sống | Khuyến khích thay đổi lối sống | Thay đổi lối sống, cân nhắc điều trị thuốc | Thay đổi lối sống, cân nhắc điều trị thuốc | Kết hợp thay đổi lối sống và điều trị thuốc |
MĐKC/M ĐCC | I/C | I/C | IIa/ A | IIa/ A | IIa/ A | IIa/A |
≥ 5 đến 10 hoặc nguy cơ cao | Khuyến khích thay đổi lối sống | Khuyến khích thay đổi lối sống | Thay đổi lối sống, cân nhắc điều trị thuốc | Kết hợp thay đổi lối sống và điều trị thuốc | Kết hợp thay đổi lối sống và điều trị thuốc | Kết hợp thay đổi lối sống và điều trị thuốc |
MĐKC/M ĐCC | IIa/ A | IIa/ A | IIa/ A | I/A | I/A | I/A |
≥ 10 hoặc nguy cơ rất cao. | Khuyến khích thay đổi lối sống | Thay đổi lối sống, cân nhắc điều trị | Kết hợp thay đổi lối sống và điều trị thuốc | Kết hợp thay đổi lối sống và điều trị thuốc | Kết hợp thay đổi lối sống và điều trị thuốc | Kết hợp thay đổi lối sống và điều trị thuốc |
MĐKC/M ĐCC | IIa/B | IIa/ A | I/A | I/A | I/A | I/A |
Theo Khuyến cáo về dự phòng bệnh tim mạch của Hội tim mạch Hoa Kỳ (ACC/AHA 2019), chiến lược phòng ngừa tiên phát BTM cần phải chú ý đến các YTNC khởi phát sớm trong cuộc sống.Vì vậy với người trẻ 20 đến 39 tuổi, nên ưu tiên ước tính nguy cơ trọn đời và thúc đẩy một lối sống lành mạnh. Thuốc được chỉ định ở những trường hợp có LDL-C tăng vừa (>160 mg/dL) hoặc những người LDL-C ở mức tăng cao (>190 mg/dL). Với người lớn từ 40 đến 75 tuổi, nguy cơ TM (ASCVD) 10 năm được dùng để hướng dẫn điều trị. Kết hợp với đánh giá các yếu tố làm tăng nguy cơ để quyết định cường độ statin.Đối với bệnh nhân> 75 tuổi, cần đánh kỹ giá lâm sàng và thảo luận các yếu tố nguy cơ với bệnh nhân.
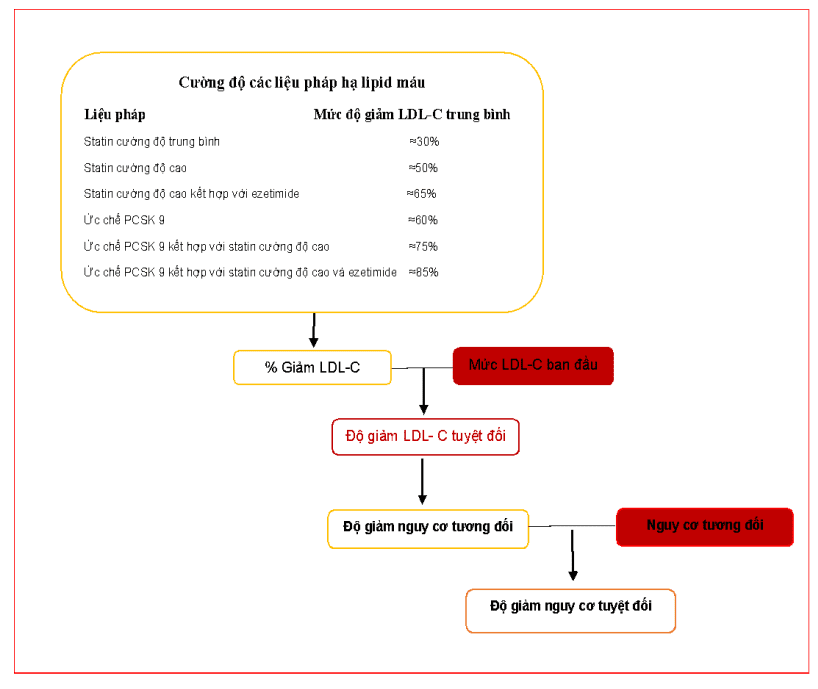
Như được hiển thị trong Hình 6.1, lợi ích lâm sàngdự kiến của điều trị phụ thuộc vào cường độ trị liệu, mức LDL-C ban đầu và nguy cơ tim mạch tổng thể. Sử dụng sơ đồ này có thể giúp bác sĩ lâm sàng chọn liệu pháp thích hợp và định lượng lợi ích dự kiến của liệu pháp hạ LDL-C. Các thông tin này cũng hữu ích giúp thảo luận với người bệnh về chiến lược điều trị.
Mặc dù các mục tiêu LDL-C có thể đạt được với đơn trị liệu ở đa số người bệnh, một tỷ lệ đáng kể bệnh nhân có nguy cơ cao hoặc mức LDL-C rất cao cần điều trị bổ sung. Trong trường hợp này, kết hợp trị liệu là hợp lý. Ở những bệnh nhân có nguy cơ rất cao và mức nguy cơ này vẫn duy trìmặc dù được điều trị bằng statin với liều dung nạp tối đa, khuyến nghị kết hợp thêm ezetimibe; nếu vẫn không đạt mục tiêu, khuyến nghị bổ sung chất ức chế PCSK9(Hình 6.2).
Hình 6.1. Chiến lược dùng thuốc làm giảm LDL-C và mục tiêu LDL -C theo nguy cơ tim mạch tổng thể
(Theo khuyến cáo điều trị rối loạn lipit máu 2019 của ESC )23
Hình 6.2. Chiến lược dùng thuốc làm giảm LDL-C (A) và mục tiêu LDL-C theo tổng nguy cơ tim mạch (B)
(Theo khuyến cáo điều trị rối loạn lipit máu của ESC 2019 )23
Thay đổi lối sống để giảm TC và LDL-C | ||
Tránh ăn chất béo chuyển hóa (dạng trans) | ++ | A |
Giảm ăn chất béo bão hòa | ++ | A |
Tăng chất xơ | ++ | A |
Sử dụng thực phẩm giàu phytosterol | ++ | A |
Sử dụng gạo men đỏ | ++ | A |
Giảm cân | ++ | A |
Giảm ăn Cholesterol | + | B |
Tăng cường tập thể dục | + | B |
Thay đổi lối sống để giảm TG | ||
Giảm cân | + | A |
Hạn chế uống rượu | +++ | A |
Tăng cường tập thể dục | ++ | A |
Giảm lượng carbohydrat trong bữa ăn hàng ngày | ++ | A |
Sử dụng thêm các loại chất béo không bão hòa | ++ | A |
Giảm các loại đường đơn và đường đôi | ++ | B |
Thay thế chất béo bão hòa bằng chất béo không bão hòa đơn hoặc đa nối đôi | + | B |
Thay đổi lối sống đê làm tăng HDL-C | ||
Tránh ăn chất béo chuyển hóa (dạng trans) | ++ | A |
Tăng cường tập thể dục | +++ | A |
Giảm cân nặng | ++ | A |
Giảm ăn carbohydrat và thay thế bằng chất béo không bão hòa | ++ | A |
Sử dụng rượu ở mức độ vừa phải | ++ | B |
Dừng hút thuốc lá | + | B |
Mức độ hiệu quả ( +++ ≥ 10%, ++ 5-10%, + ≤ 5%) và mức độ chứng cứ của mỗi hoạt động tác động đến các chỉ số lipit máu.
HDL-C = Cholesterol tỷ trọng cao, LDL-C = Cholesterol tỷ trọng thấp, TC = Cholesterol toàn phần, TG = Triglycerid.
6.7.5.Các thuốc điều trị rối loạn lipit máu.
Các thuốc làm giảm lipit hiện tại bao gồm: ức chế 3-hydroxy-3-methylglutaryl- coenzyme A reductase (statin), fibrate, thuốc gắn axit mật, niacin (axit nicotinic), ức chế hấp thu cholesterol chọn lọc (ezetimibe) và mới nhất là thuốc ức chế proprotein convertase subtilisin/kexin type 9 (PCSK9).
Thuốc Statin, thông qua giảm LDL-C, cho thấy có hiệu quả làm giảm tỷ lệ mắc bệnh và tử vong tim mạch cũng như số lượt can thiệp động mạch vành. Statin với các liều hiệu quả giúp giảm LDL-C ít nhất 50% cũng có thể làm ngừng tiến triển hoặc thậm chí góp phần làm thoái triển mảng xơ vữa động mạch vành. Statin cũng góp phần làm giảm triglyceride và theo các phân tích gộp statin cũng làm giảm nguy cơ viêm tụy cấp. Do đó, statin nên được sử dụng là thuốc đầu tay ở bệnh nhân tăng cholesterol máu hoặc tăng lipit máu hỗn hợp. Các dữ liệu cũng chỉ ra rằng liệu pháp phối hợp Statin với ezetimibe cũng mang lại nhiều lợi ích. Phân tích gộp Cholesterol Treatment Trialists‟ (CTT) Collaboration khẳng định giảm LDL-C là chìa khóa để đạt được lợi ích, độc lập với phương pháp được sử dụng.
Thuốc ức chế hấp thu cholesterol chọn lọc (ezetimibe) thường không được sử dụng đơn trị liệu để giảm nồng độ LDL-C trừ khi bệnh nhân không dung nạp statin. Thuốc này cũng được khuyến cáo phối hợp với statin ở các bệnh nhân chọn lọc khi không đạt được mục tiêu điều trị với liều statin cao nhất dung nạp được.
Thuốc gắn axit mật cũng giảm cholesterol toàn phần và LDL-C nhưng dung nạp kém và có khuynh hướng làm tăng nồng độ triglyceride huyết tương. Do đó, thuốc không được khuyến cáo sử dụng thường quy trong dự phòng bệnh tim mạch.
Fibrate và Niacin được sử dụng chủ yếu để giảm triglyceride và tăng HDL-C. Dầu cá với liều 2-4g/ngày được sử dụng để giảm triglyceride. Các chứng cứ ủng hộ sử dụng các thuốc này trong giảm biến cố tim mạch còn hạn chế, trong khi đó các chứng cứ mạnh thiên về sử dụng statin, vì vậy việc sử dụng thường quy các thuốc này trong dự phòng bệnh tim mạch không được khuyến cáo.
Về thuốc ức chế PSCK9, dữ liệu gần đây từ các thử nghiệm pha I-III cho thấy thuốc ức chế PSCK9 làm giảm LDL-C đến 60% khi đơn trị hoặc thêm vào liều statin cao nhất. Liệu pháp điều trị này có dẫn đến giảm biến cố tim mạch hay không đang được đánh giá trong các thử nghiệm lớn.
6.7.6.Phối hợp thuốc
Các bệnh nhân rối loạn lipit máu, đặc biệt có bệnh tim mạch, đái tháo đường hoặc nguy cơ cao không triệu chứng có thể không đạt mục tiêu với đơn trị liệu và do đó cần điều trị phối hợp. Tuy nhiên, phối hợp duy nhất được chứng minh lợi ích lâm sàng (qua một thử nghiệm lâm sàng lớn) là statin phối hợp với ezetimibe.
Sự kết hợp Niacin với statin làm tăng HDL-C và giảm triglyceride tốt hơn so với sử dụng đơn lẻ hai loại thuốc này, nhưng tác dụng phụ chính của niacin (đỏ bừng mặt) có thể ảnh hưởng đến sự tuân thủ điều trị. Hơn nữa, không có bằng chứng về lợi ích lâm sàng cho sự kết hợp này.
Fibrates đặc biệt fenofibrate có thể hữu ích không những làm giảm nồng độ triglyceride và tăng nồng độ HDL-C mà còn làm giảm nồng độ LDL-C khi sử dụng kết hợp với statin.Tuy nhiên vẫn thiếu các bằng chứng về lợi ích của liệu pháp kết hợp này trong việc làm giảm các biến cố tim mạch. Mặc dù vậy, trong một số trường hợp nhất định phương pháp này có thể được xem xét chẳng hạn như khi điều trị bằng statin nhưng triglyceride vẫn ở mức cao và/hoặc HDL-C rất thấp. Các thuốc chuyển hóa qua cytochrom P450 nên tránh dùng khi đang điều trị liệu pháp kết hợp này. Fibrate tốt nhất nên được uống vào buổi sáng và statin vào buổi tối để giảm thiểu nồng độ đỉnh và giảm nguy cơ mắc các bệnh về cơ. Bệnh nhân phải được thông báo về tác dụng không mong muốn này mặc dù tỷ lệ rất thấp. Gemfibrozil không nên kết hợp điều trị với statin vì khả năng tương tác cao.
Một điều cực kỳ quan trọng cần nhớ đó là nếu không thể đạt được nồng độ mục tiêu hậm chí với liều cao nhất hoặc phối hợp thuốc, bệnh nhân vẫn có lợi từ điều trị nếu tình trạng rối loạn lipit máu được cải thiện hơn. Ở những bệnh nhân này, tối ưu hóa điều trị các yếu tố nguy cơ khác kèm theo có thể giúp giảm nguy cơ tim mạch toàn thể.
Bệnh nhân đái tháo đường tăng nguy cơ mắc bệnh lý tim mạch lên trung bình 2 lần. Đạt được các mục tiêu được khuyến cáo cho huyết áp, lipit máu, Glucose máu và HbA1c là rất quan trọng trong phòng ngừa các biến chứng tim mạch. tỷ lệ tử vong do biến chứng tim mạch giảm rõ rệt đi liền với việc quản lý tốt các yếu tố nguy cơ.Mặc dù tỷ lệ đái tháo đường ngày càng tăng tạo nên áp lực rất lớn lên tất cả các hệ thống chăm sóc y tế.
Các mục tiêu, đặc biệt là glucose máu và lipitmáu trong một số trường hợp có thể ít chặt chẽ hơn ở các bệnh nhân lớn tuổi, người mắc đái tháo đường thời gian dài, người có bệnh lý tim mạch và người có thể trạng kém.
Có bằng chứng cho thấy nguy cơ rất cao với các bệnh nhân đái tháo đường trẻ tuổi (<40 tuổi) và việc thực hiện các hướng dẫn chăm sóc sức khỏe là cần thiết.
Ở các bệnh nhân đái tháo đường, ngoài kiểm soát đường huyết, việc dự phòng các biến chứng tim mạch cũng tương tự với người không mắc đái tháo đường. Việc đạt được mục tiêu về huyết áp, LDL-C và cholesterol toàn phần là đặc biệt quan trọng. Nhiều mục tiêu có phần nghiêm ngặt hơn ở bệnh nhân đái tháo đường đặc biệt ở bệnh nhân đái tháo đường typ 2 có nhiều yếu tố nguy cơ tim mạch.
6.8.1. Thay đổi lối sống
Hầu hết các bệnh nhân đái tháo đường có thể trạng béo, do vậy kiểm soát cân nặng ở mức phù hợp là rất quan trọng. Chế độ ăn uống cần ưu tiên các loại trái cây, rau quả, ngũ cốc nguyên hạt và nguồn protein ít chất béo kết hợp với hạn chế muối, chất béo bão hòa, chất béo chuyển hóa và rượu. Cũng cần kiểm soát lượng carbonhydrat và chất xơ ăn vào.
Kết hợp tập luyện thể lực loại động (aerobic) và tập thể lực loại tĩnh cho thấy hiệu quả trong phòng ngừa tiến triển đái tháo đường và điều chỉnh glucose máu. Cần ngừng hút thuốc lá vì hút thuốc làm tăng nguy cơ đái tháo đường, bệnh tim mạch, tử vong sớm.
Thay đổi lối sống có thể phòng ngừa tiến triển đái tháo đường ở những người nguy cơ cao và giảm nguy cơ biến chứng bệnh lý mạch máu lớn và vi mạch.
6.8.2. Nguy cơ tim mạch tăng lên ở bệnh nhân đái tháo đường
Ở những bệnh nhân có thời gian mắc bệnh ngắn, đái tháo đường không được xem là một yếu tố nguy cơ tim mạch. Nhìn chung, mức độ nguy cơ tương đương một yếu tố nguy cơ tim mạch là sau khoảng 10 năm hoặc những bệnh nhân có protein niệu hoặc mức lọc cầu thận thấp. Các dữ liệu mới đây cho thấy bệnh nhân tiến triển đái tháo đường ở tuổi càng trẻ càng có tỷ lệ biến chứng cao. Bệnh nhân đái tháo đường đã có bệnh tim mạch có nguy cơ tim mạch cao hơn so với người có bệnh tim mạch nhưng không mắc đái tháo đường và có tỷ lệ sống thấp đáng kể. Statin được khuyến cáo cho tất cả các bệnh nhân mới được chẩn đoán đái tháo đường typ 2 trên một độ tuổi nhất định (>40 tuổi). Khuyến cáo này cho thấy nguy cơ tim mạch lớn hơn ở những cá nhân này. Tuy nhiên, tỷ lệ bệnh nhân đái tháo đường ở tuổi 40-50 có nguy cơ tim mạch 10 năm thấp do huyết áp, lipit bình thường và không hút thuốc, và trong một số trường hợp có vai trò tư vấn của bác sĩ.Tương tự, một số bệnh nhân dưới 40 tuổi mắc đái tháo đường typ 2 có bằng chứng tổn thương cơ quan đích hoặc yếu tố nguy cơ cao đáng kể thì có thể được sử dụng statin.
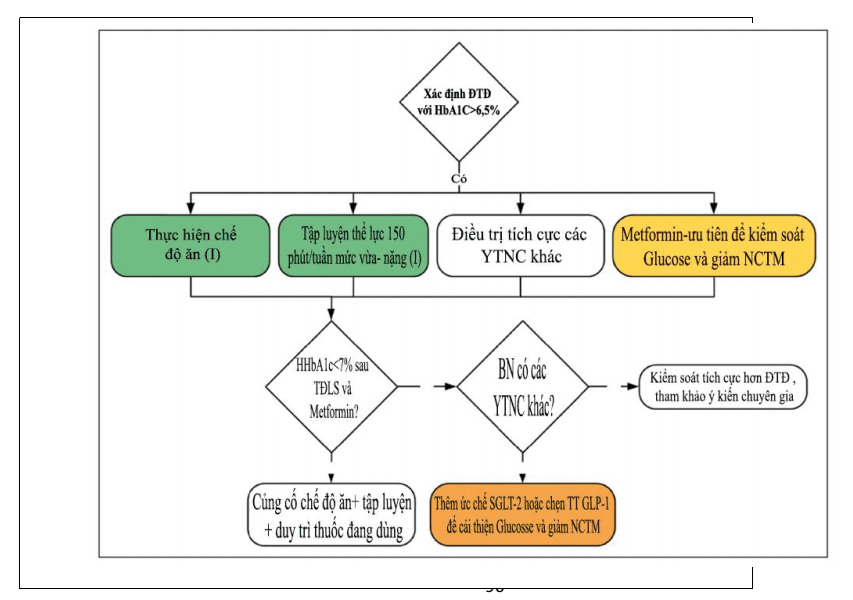
6.8.3. Kiểm soát đường máu
Nghiên cứu UKPDS xác định tầm quan trọng của việc giảm Glucose đối với việc giảm nguy cơ tim mạch ở những bệnh nhân mới được chẩn đoán mắc đái tháo đường nhưng không được điều trị bằng các liệu pháp hạ huyết áp hoặc lipit với bằng chứng cho thấy Metformin có hiệu quả tốt nhất, dẫn đến nó là lựa chọn đầu tay hiện nay. Ba thử nghiệm đã được diễn ra nhằm xem các biến cố tim mạch có thể giảm hơn được hay không với mục tiêu glucose máu chặt hơn và mục tiêu HbA1c thấp hơn. Tuy nhiên, kết quả quả đáng ngạc nhiên khi tỷ lệ tử vong do tim mạch tăng bất ngờ ở thử nghiệm ACCORD và có xu hướng tăng ở thử nghiệm VADT. Kết quả này đã gây lo ngại về sự an toàn của việc giảm mạnh glucose và của việc kiểm soát glucose quá chặt chẽ, đặc biệt ở những người lớn tuổi mắc đái tháo đường và ở những người có bệnh tim mạch trước đó. Các phân tích gộp tiếp theo đó về kiểm soát chặt glucose, bao gồm dữ liệu từ UKPDS,PROactive, ACCORD,ADVANCE và VADT cho thấy giảm mạnh mẽ biến chứng bệnh mạch vành và nhồi máu cơ tim cấp không gây tử vong, nhưng không có thay đổi trong tỷ lệ đột quỵ và tỷ lệ tử vong chung. Các phân tích bổ sung cho các thử nghiệm này cho thấy rằng lợi ích tim mạch của việc giảm HbA1c trung bình ~ 0,9% trong vòng 5 năm ít hơn nhiều so với việc giảm cholesterol và huyết áp. Bốn thử nghiệm gần đây về các loại thuốc hạ đường huyết mới là ức chế DPP-4 và nhóm GLP-1 trên bệnh nhân đái tháo đường có bệnh tim mạch hoặc có nguy cơ cao cho thấy kết quả trung tính trong giảm nguy cơ biến chứng tim mạch. Tuy nhiên,có sự giá tăng tỷ lệ nhập viện vì suy tim khi sử dụng saxagliptin trong thử nghiệm SAVOR-TIMI 53.
Gần đây, thuốc ức chế SGLT2 empagliflozin đã chứng minh được hiệu quả đáng kể lên tử vong do tim mạch (giảm 38%) và tử vong do mọi nguyên nhân (giảm 32%), cũng như nhập viện vì suy tim (35%)so với các điều trị chuẩn. Do đó, ESC 2019 khuyến cáo sử dụng thuốc ức chế SLGT2 như là thuốc đầu tay trong điều trị bệnh nhân mắc đái tháo đường có kèm bệnh tim mạch.
huyết áp tâm thu <140 mmHg làm giảm tỷ lệ tử vong và hầu hết các biến cố khác. Tỷ lệ nguy cơ albumin niệu, bệnh lý võng mạc và đột quỵ còn giảm hơn nữa nhưng không giảm tỷ lệ tử vong và kết cục toàn bộ khi đạt được mục tiêu huyết áp tâm thu là<130 mmHg. Ở những bệnh nhân >80 tuổi, mục tiêu nên được tăng cao hơn là 150/90 mmHg trừ khi chức năng thận suy giảm. Điều trị kết hợp thường là cần thiết để đạt được hiệu quả giảm huyết áp. Thuốc ức chế men chuyển (ACEI) hoặc ức chế thụ thể angiotensin (ARB)nếu dung nạp tốt nên được đặt là thuốc điều trị hàng đầu do các bằng chứng cho thấy hiệu quả bảo vệ vượt trội chống lại sự bắt đầu hoặc tiến triển bệnh thận.
6.8.5.Kiểm soát lipit máu ởbệnh nhân ĐTĐ
Nghiên cứu HPS đã chứng tỏ được tác dụng điều trị hạ lipit máu khi sử dụng Simvastatin 40mg làm giảm nguy cơ tim mạch và đột quỵ trên bệnh nhân đái tháo đường và không mắc đái tháo đường kèm theo không có triệu chứng đau ngực hoặc nhồi máu cơ tim trước đó. Nghiên cứu CARDS cũng đưa ra kết quả ủng hộ cho tác dụng của statin, khi so sánh 10mg atorvastatin với nhóm chứng. Ngoài ra còn có bằng chứng thử nghiệm cho thấy nguy cơ tim mạch giảm nhiều hơn khi sử dụng statin mạnh hơn trên bệnh nhân đái tháo đường. Bằng chứng thử nghiệm gần đây cũng cho thấy lợi ích tim mạch rõ ràng khi sử dụng ezetimibe ngoài sử dụng statin ở bệnh nhân mắc đái tháo đường typ 2.
Bảng 6.14-Khuyến cáo điều trị đái tháo đường
(theo khuyến cáo của ESC 2016 về dự phòng bệnh tim mạch)22
Khuyến cáo | MĐ KC | MĐ CC |
Thay đổi lối sống bao gồm ngưng hút thuốc, chế độ ăn ít chất béo, nhiều chất xơ, hoạt động thể lực aerobic, và huấn luyện sức khỏe được khuyến cáo. | I | A |
Giảm năng lượng được khuyến cáo để giúp giảm cân hoặc phòng ngừa tăng cân. | I | B |
Mục tiêu HbA1c nhằm giảm các yếu tố nguy cơ tim mạch và biến chứng vi mạch khuyến cáo đối với phần lớn bệnh nhân đái tháo đường typ 1 hoặc typ 2 không mang thai là dưới 7.0% (<53 mmol/mol). | I | A |
Đối với các bệnh nhân mắc đái tháo đường trong thời gian dài, người cao tuổi, suy yếu, hoặc người đã có bệnh tim mạch, mục tiêu HbA1C cao hơn có thể được xem xét. | IIa | B |
Mục tiêu HbA1C ≤ 6,5% (≤ 48 mmol/mol) nên được xem xét ở thời điểm mới chẩn đoán hoặc trong giai đoạn sớm ở bệnh nhân đái tháo đường typ 2 không suy già yếu và không có bệnh tim mạch. | IIa | B |
Khi tầm soát đái tháo đường ở những người có hoặc không có bệnh tim mạch, đánh giá HbA1C (có thể xét nghiệm lúc không nhịn đói) hoặc đường huyết lúc đói nên được xem xét. Nghiệm pháp dung nạp glucose có thể xem xét nếu vẫn còn nghi ngờ. | IIa | A |
Metformin được khuyến cáo là điều trị đầu tay nếu dung nạp được và không chống chỉ định sau khi đánh giá chức năng thận. | I | B |
Tránh hạ đường huyết và tăng cân quá mức nên được xem xét và điều trị theo cá thể (về cả mục tiêu điều trị và chọn lựa thuốc) nên được xem xét ở các bệnh nhân bệnh tiến triển. | IIa | B |
Ở các bệnh nhân mắc đái tháo đường và bệnh tim mạch, sử dụng thuốc ức chế SGLT2 nên được xem xét sớm trong quá trình bệnh để giảm tử vong do nguyên nhân tim mạch và tử vong toàn thể. | IIa | B |
Các thuốc giảm lipit (chủ yếu statin) được khuyến cáo để giảm nguy cơ tim mạch ở tất cả bệnh nhân đái tháo đường typ 2 hoặc typ 1 trên 40 tuổi. | I | A |
Các thuốc giảm lipit (chủ yếu statin) có thể được khuyến cáo ở những cá thể dưới 40 tuổi nếu tăng nguy cơ đáng kể dựa vào sự hiện diện của các biến chứng mạch máu nhỏ hoặc nhiều yếu tố nguy cơ. | IIb | A |
Ở bệnh nhân đái tháo đường nguy cơ rất cao, mục tiêu LDL-C < 1,8 mmol/L (< 70 mg/dL) hoặc giảm ít nhất 50% nếu LDL-C ban đầu nằm trong khoảng 1,8 và 3,5 mmol/L (70 và 135 mg/dL) được khuyến cáo. Ở bệnh nhân đái tháo đường nguy cơ cao, mục tiêu LDL-C < 2,6 mmol/L (< 100 mg/dL) hoặc giảm ít nhất 50% nếu LDL-C ban đầu nằm trong khoảng 2,6 và 5,1 mmol/L (100 và 200 mg/dL) được khuyến cáo. | I | B |
Mục tiêu huyết áp ở đái tháo đường typ 2 nhìn chung được khuyến cáo < 140/85 mmHg, nhưng huyết áp thấp hơn < 130/80 mmHg được khuyến cáo ở các bệnh nhân chọn lọc (như bệnh nhân trẻ tăng nguy cơ đối với các biến chứng chuyên biệt) để thêm lợi ích về nguy cơ đột quỵ, bệnh võng mạc và albumin niệu. Ức chế hệ thống renin-angiotensin-aldosterone được khuyến cáo trong điều trị tăng huyết áp ở đái tháo đường, đặc biệt là sự hiện diện của tiểu đạm hoặc albumin niệu vi lượng. Mục tiêu huyết áp khuyến cáo ở các bệnh nhân đái tháo đường typ 1 là < 130/80 mmHg. | I | B |
Sử dụng các thuốc tăng HDL-C để dự phòng bệnh tim mạch ở đái tháo đường typ 2 không được khuyến cáo. | III | A |
Điều trị kháng tiểu cầu (như aspirin) không được khuyến cáo ở bệnh nhân đái tháo đường không có bệnh tim mạch. | III | A |
Bằng chứng mới đây cũng cho thấy các thuốc ức chế PCSK9 có hiệu quả tương đương trong việc hạ LDL-C ở bệnh nhân đái tháo đường typ 2 mặc dù kết quả lên tim mạch của các thử nghiệm này đang được chờ đợi. Mục tiêu điều trị nên được hạ thấp hơn trên các bệnh nhân đái tháo đường typ 2 có kèm theo bệnh tim mạch hoặc bệnh thận mạn.
Mặc dù, rối loạn lipit phổ biến nhất ở đái tháo đường typ 2 là tăng triglyceride và HDL-C thấp, các thử nghiệm đánh giá lợi ích tim mạch của fibrate trên bệnh nhân đái tháo đường không đem lại kết quả dương tính. Cơ quan quản lý thuốc và dược phẩm Hoa Kỳ (FDA) tuyên bố rằng cơ sở bằng chứng hiện tại không đủ để chứng minh vai trò của fibrate trong bảo vệ tim mạch và cần thêm những bằng chứng thử nghiệm trong thời gian tới.
Sử dụng thuốc hạ lipit máu trên bệnh nhân lớn tuổi mắc đái tháo đường (>85 tuổi) cần cân nhắc hết sức thận trọng vì khi sử dụng liều cao(hoặc tác dụng mạnh) có thể không làm tăng hiệu quả mà ngược lại có thể làm tăng nguy cơ gặp các tác dụng không mong muốn.
6.8.6. Microalbumin niệu
Microalbumin niệu (nồng độ albumin niệu từ 30 đến 300 mg/24 h) dự báo tiến triển bệnh thận ở các bệnh nhân đái tháo đường, còn khi protein hiện diện rõ ràng trong nước tiểu(300 mg/24 h) nhìn chung cho thấy đã xuất hiện sự phá hủy nhu mô thận. Có thể đo microalbumin niệu từ các mẫu nước tiểu tại chỗ tuy nhiên do thiếu chính xác và khó khăn trong lấy mẫu và thu thập nước tiểu 24 giờ. Nên chỉ số tỷ lệ nồng độ albumin trong nước tiểu và nồng độ creatinin trong nước tiểu trong mẫu nước tiểu cắt ngang được đề nghị để xác định microalbumin niệu. Bệnh nhân đái tháo đường có microalbumin hoặc protein niệu nên được điều trị bằng ACEI hoặc ARB với bất kể huyết áp nền thế nào.
6.8.7. Liệu pháp chống huyết khối
Bệnh nhân đái tháo đường cả typ1 và typ2 đều có tăng nguy cơ hình thành huyết khối. Một phân tích gộp đã chứng minh lợi ích của thuốc chống huyết khối mà chủ yếu là aspirin ở bệnh nhân đái tháo đường có bệnh tim mạch, bệnh mạch máu não hoặc các bệnh lý huyết khối khác giúp làm giảm 25% các biến cố tim mạch.
Vai trò của aspirin trên các bệnh nhân không có bệnh tim mạch vẫn còn chưa được chứng minh. Một phân tích gộp của 6 thử nghiệm lâm sàng ngẫu nhiên có đối chứng cho thấy không có sự giảm đáng kể có ý nghĩa thống kê nguy cơ biến cố tim mạch lớn hoặc tử vong do mọi nguyên nhân khi aspirin được so sánh với placebo ở những người đái tháo đường và không có bệnh lý tim mạch trước đó. Các thử nghiệm sâu hơn vẫn đang được tiến hành.
6.9.1. Đối tượng cần điều trị THA và khởi trị THA
Xác định ngưỡng HA ban đầu cần điều trị và đích HA cần đạt phải theo cá nhân hóa: dựa vào độ THA, bệnh đồng mắc và nhóm tuổi.
Theo khuyến cáo mới của Hội tim mạch Mỹ, Hội Tim mạch Châu Âu, Hội Tim mạch Việt Nam, Phân hội THA Việt Nam 2018, ngưỡng HA cần điều trị thuốc hạ áp không còn thận trọng như trước.
– Bệnh nhân THA độ I: Điều trị thuốc ngay ở bệnh nhân có nguy cơ Trung bình, nguy cơ Cao, nguy cơ Rất cao hoặc có Bệnh tim mạch, bệnh thận hoặc Tổn thương cơ quan đích.
– Bệnh nhân THA độ I, nguy cơ thấp: thực hiện thay đổi lối sống sau 3-6 tháng mà không kiểm soát được HA thì sẽ tiến hành điều trị thuốc.
– Bệnh nhân THA độ II và III: Điều trị thuốc ngay cùng với thay đổi lối sống
– BệnhnhânTHA>80tuổicònkhỏe: ngưỡng HA cần điều trị thuốc và thay đổi lối sống là khi HATT ≥160/90 mmHg
– Bệnh nhân THA ≥ 65-80 tuổi: ngưỡng HA cần điều trị thuốc với thay đổi lối sống là khi HATT > 140/90 mmHg
– Đối với các trường hợp có HA ở mức bình thường cao (HATT 130-139 mmHg), thái độ xử trí phụ thuộc vào mức độ nguy cơ. Thay đổi lối sống áp dụng cho mọi bệnh nhân. Xem xét điều trị thuốc ở bệnh nhân có nguy cơ rất cao, có bệnh tim mạch đặc biệt là bệnh ĐMV.
Sơ đồ 6.2. Ngưỡng huyết áp ban đầu cần điều trị
(Theo khuyến cáo chẩn đoán và xử trí THA Phân hội THA/Hội Tim Mạch học Việt nam 2018)19
Bảng 6.15. Chiến lược điều trị THA theo ngưỡng huyết áp ban đầu11
(Theo khuyến cáo chẩn đoán và xử trí THA Phân hội THA/Hội Tim Mạch học Việt nam 2018)
Khuyến cáo | Loại | Mức Chứng Cứ |
THA độ II và III: Điều trị thuốc ngay cùng với thay đổi lối sống | I | A |
THA độ I | ||
Thay đổi lối sống để xác định có thể đưa HA về bình thường | IIa | A |
Điều trị thuốc ở BN nguy cơ thấp sau 3-6 tháng TĐLS nếu không kiểm soát HA | I | A |
Điều trị thuốc ngay ở bệnh nhân nguy cơ Trung Bình/ Cao/ Rất cao hoặc có Bệnh tim mạch, bệnh thận hoặc TTCQĐ | I | A |
Bệnh nhân >80 tuổi còn khỏe, ngưỡng HA cần điều trị thuốc và thay đổi lối sống là khi HATT ≥160/90 mmHg | I | A |
Ngưỡng HA ở người THA ≥65-80 tuổi tuổi cần điều trị thuốc với thay đổi lối sống > 140/90mmHg | I | A |
HA bình thường cao (HATT :130-139 và /hoặc HATTr 85-89 mmHg) | ||
Thay đổi lối sống | I | A |
Xem xét điều trị thuốc ở bệnh nhân nguy cơ rất cao có Bệnh Tim mạch đặc biệt BMV | IIb | A |
6.9.2.Huyết áp mục tiêu cần đạt ở các nhóm bệnh nhân
*Mục tiêu chung: Đối với hầu hết các bệnh nhân, HA mục tiêu cần đạt là ở mức <140/90 mmHg, nếu bệnh nhân dung nạp với điều trị, ngưỡng huyết áp mục tiêu nên <130/80 mmHg.(bảng 12).
*Mục tiêu riêng theo các nhóm BN: Ngoài đích khuyến cáo chung cho các bệnh nhân, cần xem xét ”Khoảng ranh giới đích”, vì trong điều trị THA có chứng cứ về hiệu quả điều trị theo biểu đồ đường cong J. Việc xem xét khoảng ranh giới đích là nhằm mục đích bảo đảm an toàn khi hạ thấp HA (bảng 6.13). Cụ thể:
- Bệnh nhân <65 tuổi, đang điều trị bằng thuốc HA, HA tâm thu nên hạ xuống mức 120 - 129 mmHg ở hầu hết bệnh nhân.
- Bệnh nhân ≥ 65 tuổi, đang điều trị bằng thuốc HA, HA tâm thu nên đạt mức 130 – 139 mmHg, cần theo dõi sát để phát hiện các tác dụng phụ. Ngưỡng HA này được khuyến cáo cho bệnh nhân ở bất kì mức yếu tố nguy cơ tim mạch nào, có hoặc chưa có bệnh lý tim mạch.
- Huyết áp tâm trương mục tiêu ở tất cả các bệnh nhân THA là <80 mmHg, bất kể mức độ nguy cơ và bệnh đồng mắc.
- Bệnh nhân ĐTĐ đang điều trị bằng thuốc HA, HA tâm thu mục tiêu nên <130 mmHg và thấp hơn nếu bệnh nhân dung nạp được.
- HA tâm thu không nên hạ <120 mmHg và HA tâm trương không nên hạ <80 mmHg.
- Cần lưu ý là ngay cả khi điều trị bằng phối hợp thuốc, HA tâm thu mục tiêu <140mmHg hay thậm chí <130 mmHg không phải lúc nào cũng đạt được và càng khó hơn ở bệnh nhân cao tuổi, bệnh nhân đái tháo đường hoặc có bệnh lý tim mạch kết hợp.
- Khởi đầu điều trị càng sớm càng dễ đạt được HA mục tiêu khi chưa có tổn thương nhiều cơ quan đích.
- Khi điều trị đã đạt HA mục tiêu, cần tiếp tục duy trì phác đồ điều trị lâu dài cùng với việc theo dõi chặt chẽ định kỳ.
6.9.3. Phác đồ điều trị THA
Theo Khuyến cáo chẩn đoán và điều trị Tăng huyết áp năm 2018 (VNHA/VSH 2018), một phác đồ điều trị THA đơn giản và thực dụng đã được xây dựng với một số điểm chính như sau :
(1) Bắt đầu điều trị ở hầu hết bệnh nhân bằng 1 viên phối hợp hai loại thuốc để cải thiện tốc độ, hiệu quả kiểm soát HA.
(2) Kết hợp hai thuốc được ưu tiên là thuốc ức chế hệ RAS phối hợp với thuốc CKC hoặc với thuốc Lợi tiểu. Thuốc Chẹn Beta kết hợp với thuốc lợi tiểu hoặc bất kỳ loại thuốc nào trong các nhóm thuốc chính khác có thể là một phác đồ thay thế khi có chỉ định đặc hiệu cho Chẹn Beta, ví dụ ở bệnh nhân có đau thắt ngực, sau nhồi máu cơ tim, suy tim, hoặc bệnh nhân cần kiểm soát tần số tim.
(3) Sử dụng đơn trị liệu cho bệnh nhân THA độ 1 có nguy cơ thấp, HATT <150 mmHg, cho bệnh nhân có HA ở mức bình thường cao mà có nguy cơ rất cao, hoặc cho bệnh nhân già yếu.
(4) Sử dụng một viên phối hợp ba thuốc gồm ức chế hệ RAS, CKC và Lợi tiểu nếu không kiểm soát được HA với 1 viên phối hợp hai thuốc.
(5) Bổ sung Spironolactone để điều trị tăng huyết áp kháng thuốc, trừ khi có chống chỉ định.
(6) Sử dụng các loại thuốc hạ huyết áp khác trong những trường hợp HA không được kiểm soát bởi các phương pháp điều trị trên.
Phác đồ điều trị này tập trung vào 5 loại thuốc hạ huyết áp chính: thuốc ức chế men chuyển, thuốc chẹn thụ thể Angiotensin, thuốc chẹn kênh canxi, thuốc lợi tiểu (thiazide hoặc thiazide-like) và thuốc Chẹn Beta giao cảm.
Phác đồ đề xuất liệu pháp ban đầu cho hầu hết bệnh nhân là kết hợp hai loại thuốc và lý tưởng là một viên kết hợp. Phác đồ này cũng phù hợp để áp dụng cho các bệnh nhân THA có tổn thương cơ quan đích (bệnh ĐMV, đái tháo đường..) – Sơ đồ 6.2
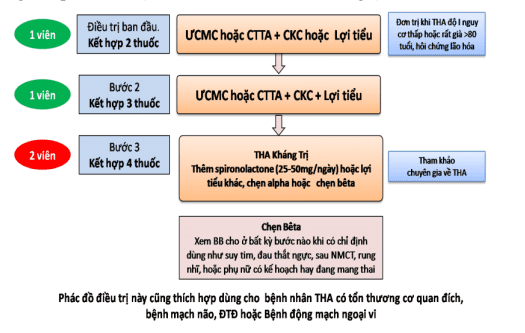
Sơ đồ 6.3. Chiến lược điều trị thuốc đối với THA không có biến chứng
(Theo khuyến cáo chẩn đoán và xử trí THA Phân hội THA/Hội Tim Mạch học Việt nam 2018)19
Bảng 6.16.Tóm tắt về chiến lược sử dụng thuốc trong điều trị THA
(Theo khuyến cáo chẩn đoán và xử trí THA Phân hội THA/Hội Tim Mạch học Việt nam 2018)
Các thuốc ƯCMC, CTTA, CB, CKC, LT (thiazides hoặc giống thiazides như chlorthalidone* và indapamide) có hiệu quả giảm HA và các biến cố TM qua các thử nghiệm ngẫu nhiên có đối chứng nên được chỉ định chính trong điều trị hạ áp. |
Khuyến cáo kết hợp thuốc cho hầu hết bệnh trong điều trị ban đầu, ưu tiên ƯCMC hoặc CTTA với CKC hoặc LT (lợi tiểu). Các kết hợp khác trong 5 nhóm chính có thể dùng. |
Chẹn Beta giao cảm kết hợp với các nhóm thuốc chính khác khi tình trạng lâm sàng có chỉ định đặc biệt đối với thuốc chẹn Beta như đau thắt ngực, sau NMCT, suy tim hoặc cần kiểm soát tần số tim. |
Khuyến cáo điều trị ban đầu ưu tiên 1 viên kết hợp 2 thuốc liều cố định. Ngoại trừ người cao tuổi bị lão hóa, THA độ I có nguy cơ thấp (HATT <150 mmHg). Nếu HA không kiểm soát bằng 2 thuốc thì thêm thuốc thứ ba, thường ƯCMC hoặc CTTA+ CKC+ LT, ưu tiên loại 1 viên liều cố định. |
Nếu HA không kiểm soát được bởi 3 thuốc, thêm spironolacton, nếu không dung nạp, dùng lợi tiểu khác như amiloride hoặc tăng liều lợi tiểu đã dùng, hoặc thêm chẹn bêta hoặc chẹn alpha giao cảm. |
Không khuyến cáo việc kết hợp giữa các thuốc ƯCMC+CTTA |
(*thuốc này không có ở Việt nam, nên có thể dùng Hypothiazid, tuy nhiên Hypothiazid dễ gây rối loạn điện giải và rối loạn chuyển hóa hơn 2 loại thuốc trong khuyến cáo này)
6.10. Liệu pháp kháng tiểu cầu trong dự phòng tiên phát BTM
Trong nhiều thập kỷ, Aspirin đã được sử dụng rộng rãi để phòng ngừa BTM. Với tác dụng ức chế không hồi phục chức năng của tiểu cầu, Aspirin đã cho thấy có tác dụng làm giảm nguy cơ xơ vữa động mạch nhưng cũng làm tăng nguy cơ chảy máu, đặc biệt là ở đường tiêu hóa. Aspirin đã được chứng minh là có hiệu quả trong phòng ngừa thứ phát BTM và được sử dụng rộng rãi cho chỉ định này.
Tuy nhiên, trong phòng ngừa tiên phát, việc sử dụng Aspirin còn gây nhiều tranh cãi. Những người không có tiền sử BTM thì nguy cơ bị các biến cố tim mạch trong tương lai thường ít hơn so với những người đã có tiền sử BTM. Vì vậy sẽ khá khó khăn cho các bác sĩ lâm sàng và bệnh nhân để cân bằng giữa lợi ích và tác hại của việc sử dụng Aspirin trong dự phòng tiên phát. Sự không chắc chắn này cũng được thể hiện trong các Hướng dẫn dự phòng tiên phát BTM trên thế giới. Trong Hướng dẫn phòng ngừa tiên phát bệnh tim mạch của Châu Âu, Aspirin không được khuyến nghị. Tuy nhiên trong các hướng dẫn trước đây của Hoa Kỳ về phòng ngừa tiên phát, thì Aspirin được khuyến cáo lựa chọn cho người trưởng thành mà có nguy cơ mắc BTM cao (dựa trên các yếu tố nguy cơ truyền thống).
Sự bất đồng càng tăng thêm khi các thử nghiệm phòng ngừa tiên phát tiến hành gần đây, trái ngược với kết quả các thử nghiệm cũ, đã cho thấy aspirin ít có lợi ích tổng thể trong dự phòng khi được dùng chung với các phương pháp điều trị dự phòng hiện hành như kiểm soát huyết áp và kiểm soát Cholesterol (ACC 2019)
Nghiên cứu Antithrombotic Trialists‟ Collaboration (một phân tích gộp của 6 thử nghiệm với 95.000 bệnh nhân)cho thấy nhóm sử dụng aspirin dài hạn so với nhóm chứng nguy cơ các biến cố tim mạch đã giảm từ 0,57% xuống 0,51% sau một năm. Tuy nhiên chảy máu đường tiêu hóa và xuất huyết não đã tăng 0.03%. Thêm vào đó nguy cơ tử vong do tim mạch không thay đổi khi sử dụng aspirin.
Đặc biệt, một nghiên cứu gần đây ở Nhật Bản trên 470 bệnh nhân 60 - 85 tuổi có tăng huyết áp, rối loạn lipit máu hoặc đái tháo đường, được lựa chọn ngẫu nhiên điều trị với 100 mg aspirin hoặc placebo. Kết quả cho thấy tỷ lệ biến cố (tử vong do nguyên nhân tim mạch) sau 5 năm không khác biệt đáng kể giữa 2 nhóm, nhưng điều trị bằng aspirin làm tăng đáng kể nguy cơ xuất huyết não.
Với các bằng chứng nà, cho đến nay Hội Tim mạch châu Âu (ESC 2016) không khuyến cáo sử dụng aspirin trong phòng ngừa tiên phát: “Điều trị kháng tiểu cầu không được khuyến cáo ở những người không mắc bệnh tim mạch, do tăng nguy cơ chảy máu lớn” (mức khuyến cáo III, có hại, B)
Hội Tim mạch Hoa Kỳ (ACC/AHA 2019)khuyến cáo có thể cân nhắc sử dụng Aspirin để dự phòng tiên phát cho người 40-70 tuổi có nguy cơ mắc BTM cao mà không có nguy cơ chảy máu(với mức khuyến cáo IIb, mức độ bằng chứng là A).
Bảng 6.17. Khuyến cáo sử dụng Aspirin trong phòng ngừa tiên phát BTM
(theo khuyến cáo của ACC/AHA 2019 về dự phòng bệnh tim mạch).24
Khuyến cáo | MĐ KC | MĐ CC |
Có thể cân nhắc sử dụng Aspirin liều thấp (75-100mg mỗi ngày) để phòng ngừa tiên phát BTM ở những người từ 40 - 70 tuổi và có nguy cơ TM cao nhưng nguy cơ chảy máu không cao | IIb | A |
Không dùng aspirin liều thấp (75-100 mg mỗi ngày) để phòng ngừa tiên phát ở người lớn với mọi lứa tuổi mà có nguy cơ chảy máu cao | III | C |
6.11. Tuân thủ điều trị và việc sử dụng viên thuốc kết hợp
6.11.1.Tuân thủ điều trị
Kém tuân thủ thuốc ở những người có nguy cơ cao và ở bệnh nhân có bệnh tim mạch dẫn đến kết quả điều trị kém và chi phí chăm sóc sức khỏe cao hơn. Một số báo cáo cho thấy, sau nhồi máu cơ tim 1 tháng có đến 25-30% bệnh nhân ngừng sử dụng ít nhất một loại thuốc và mức tuân thủ điều trị giảm dần theo thời gian.
Không tuân thủ do chi phí điều trị là một vấn đề gặp phải của nhiều hệ thống chăm sóc sức khỏe. Trầm cảm cũng là yếu tố độc lập làm tăng gấp đôi nguy cơ không tuân thủ điều trị.Lý do không tuân thủ có xu hướng đi với nhau thành một nhóm yếu tố. Ví dụ, chế độ dùng thuốc phức tạp cũng là yếu tố rất quan trọng ở các trường hợp mắc bệnh mạn tính hoặc có nhiều yếu tố nguy cơ. Điều này đặt ra yêu cầu cao đối với cán bộ y tế phải có lời khuyên rõ ràng và theo dõi, chăm sóc liên tục.Các bác sĩ thường không truyền đạt được đầy đủ các yếu tố quan trọng của việc sử dụng thuốc (ví dụ: tác dụng phụ có thể xảy ra, thời điểm dùng thuốc, tần suất hoặc thời gian dùng thuốc...). Do đó, cần phải đào tạo bác sĩ để xác định các yếu tố nguy cơ không tuân thủ điều trị và thúc đẩy tuân thủ điều trị bằng thuốc.
Một số can thiệp có hiệu quả trong việc cải thiện tuân thủ điều trị các bệnh mạn tính.Các can thiệp như giám sát và phản hồi liên tục, thông tin hai chiều, can thiệp thay đổi hành vi đã cho thấy hiệu quả trong cải thiện tuân thủ. Nghiên cứu trên thế giới cho thấy phối hợp với dược sĩ hoặc chăm sóc theo chỉ dẫn của dược sĩ cho thấy hiệu quả vượt trội so với chăm sóc tiêu chuẩn trong kiểm soát HA, cholesterol toàn phần và LDL-C.
Trong thực hành lâm sàng, các bác sĩ nên đánh giá tuân thủ điều trị thuốc, xác định lý do không tuân thủ và thúc đẩy tuân thủ theo các nguyên tắc sau đây:
● Cung cấp lời khuyên rõ ràng về lợi ích và tác dụng phụ có thể có của thuốc cũng như thời gian dùng thuốc.
● Tìm hiểu thói quen và sở thích bệnh nhân.
● Đơn giản hóa điều trị đến mức thấp nhất có thể.
● Hỏi bệnh nhân xem họ biết gì về tác dụng của thuốc và thảo luận về các lý do không tuân thủ điều trị có thể xảy ra (ví dụ: tác dụng phụ, lo lắng)
● Thực hiện giám sát và phản hồi lặp đi lặp lại.
● Giới thiệu trợ lý bác sĩ và/hoặc y tá để tư vấn cho bệnh nhân bất cứ khi nào cần thiết và khả thi.
● Trong trường hợp không tuân thủ kéo dài, hãy đưa ra các can thiệp hành vi kết hợp hoặc các can thiệp nhiều bước [ví dụ: chỉ định cho bệnh nhân sau tái thông mạch vành tập phục hồi chức năng tim].
6.11.2- Viên thuốc kết hợp
Hơn một thập kỷ trước, Wald và Law đã định lượng hiệu quả và tác dụng phụ của viên thuốc phối hợp liều cố định(FDC) từ các thử nghiệm được công bố và đề xuất rằng một viên thuốc kết hợp liều cố định bao gồm statin, thuốc hạ huyết áp, aspirin và folate có khả năng làm giảm 80 %bệnh tim mạch ở người >55 tuổi.
Một phân tích gộp và tổng quan hệ thống gần đây về 9 thử nghiệm ngẫu nhiên (n = 7047) về viên thuốc phối hợp liều cố định, tiến hành chủ yếu trong các quần thể có nguy cơ cao và mục tiêu chính là đánh giá thay đổi trong các yếu tố nguy cơ tim mạch và tuân thủ điều trị. Viên thuốc phối hợp liều cố định trong các nghiên cứu có thành phần và liều lượng đa dạng (đều chứa statin và ít nhất một thuốc hạ huyết áp) so sánh (placebo, hoạt chất hoặc điều trị một bệnh thông thường). Không có bằng chứng thuyết phục về lợi ích hoặc rủi ro đối với viên thuốc phối hợp liều cố định lên tỷ lệ tử vong do mọi nguyên nhân hoặc các biến cố tim mạch. Liệu pháp viên thuốc phối hợp liều cố định cải thiện tuân thủ điều trị 33% (95% CI 26%, 41%) (chỉ một thử nghiệm) so với điều trị thông thường.
Trong một nghiên cứu quốc tế khác, không bao gồm trong phân tích gộp trước đó, 695 bệnh nhân có bệnh mạch vành đã được chọn ngẫu nhiên để kiểm tra tác dụng của viên kết hợp có chứa aspirin, simvastatin và ramipril, hoặc ba loại thuốc riêng biệt. Nghiên cứu cho thấy viên kết hợp cải thiện tuân thủ điều trị so với tách riêng biệt từng thuốc sau 9 tháng theo dõi (63% và 52%; p=0,006).
Viên thuốc kết hợp không nên được xem xét độc lập mà là một phần quan trọng của chiến lược dự phòng tim mạch toàn diện bao gồm các nỗ lực giảm sử dụng thuốc lá, tăng cường tập luyện thể dục và chế độ ăn uống lành mạnh cho tim mạch. Tuy nhiên, tác dụng phụ tiềm tàng của từng thành phần thuốc trong viên kết hợp không thể được xác định cụ thể và do đó cũng có thể ảnh hưởng đến việc tuân thủ điều trị với các thành phần khác. Cho đến khi chúng tôi có kết quả của các thử nghiệm, viên thuốc kết hợp hiện không được khuyến cáo để phòng ngừa bệnh tim mạch và không thể sử dụng trên tất cả các cá nhân.







